Mục tiêu học tập
- Tóm tắt được phân loại ung thư vú theo TNM
- Liệt kê được các yếu tố tiên lượng của ung thư vú
- Trình bày được chẩn đoán và đưa ra thái độ xử trí ung thư vú
Ung thư vú là u tân sinh ác tính thường gặp ở phụ nữ tại các nước công nghiệp, tần suất 60 đến 70/100.000 dân/năm.
Ở các nước đang phát triển, ung thư vú chiếm 30% ung thư phụ khoa, đứng hàng thứ hai sau ung thư cổ tử cung. Ở Việt Nam, tỷ lệ tử vong do ung thư vú cao hơn ung thư cổ tử cung ở phía bắc, ngược lại ở phía nam, ung thư cổ tử cung lại đứng hàng đầu.
Tuổi: tăng rất nhanh kể từ 40 tuổi, trung bình 50-60. Tử vong do ung thư vú tăng một cách đều đặn mỗi năm.
– Các yếu tố nguy cơ:
+ Tiền sử gia đình: có mẹ hoặc chị bị ung thư vú, đặc biệt là bị trước thời kỳ mãn kinh.
+ Chưa sinh đẻ.
+ Thai nghén muộn sau 30 tuổi.
+ Tiền sử các ung thư tuyến khác bao gồm ung thư nội mạc, buồng trứng và ruột.
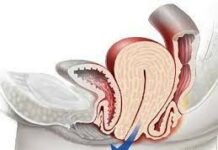
Hình 1. Khối u ác tính ở vú
-
GIẢI PHẨU BỆNH
2.1. Ung thư biểu mô tại chỗ: thường không có biểu hiện lâm sàng. Các tế bào ác tính ở bên trong của ống hoặc thuỳ vú, chưa xâm lấn.
Cần phân biệt ung thư biểu mô ống tại chỗ (in situ) và ung thư biểu mô tiểu thuỳ tại chỗ vì có sự khác biệt trong điều trị. Ung thư biểu mô tiểu thuỳ tại chỗ điều trị bằng liệu pháp phong toả hóc môn hoặc cắt bỏ khối u, trong khi ung thư biểu mô ống tại chỗ điều trị bằng cắt bỏ khối u hoặc cắt bỏ vú.
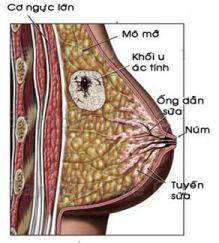
2.2. Ung thư xâm lấn: Khi các tế bào ác tính xâm lấn mô liên kết quanh ống dẫn sữa (ung thư biểu mô ống) hoặc quanh tiểu thuỳ (ung thư biểu mô tiểu thuỳ).
2.2.1. Đại thể: Đó là khối u chắc, không đều, không giới hạn rõ, dính với tổ chức xung quanh thường có màu trắng xám.
2.2.2. Vi thể: Đa số các trường hợp ung thư vú xâm lấn phát sinh từ liên bào của thuỳ hay ống dẫn của tuyến vú, ung thư tổ chức liên kết của vú rất hiếm gặp.
– Ung thư biểu mô ống xâm lấn: phát triển từ các ống dẫn sữa. Chiếm 80% trong tổng số các ung thư vú, mức độ biệt hoá của ung thư liên quan mật thiết đến tiên lượng bệnh.
– Ung thư biểu mô tiểu thuỳ xâm lấn: phát triển ở phần cuối của thuỳ vú (tiểu thuỳ) loại này thường có nhiều ổ và gặp cả 2 vú. Vì thế, việc điều trị thường gặp khó khăn mặc dù cắt bỏ hai vú hoặc tạo hình hoặc hoá liệu pháp kết hợp.
-
TIẾN TRIỂN
3.1. Vị trí: có thể gặp bất cứ ở vị trí nào trên vú nhưng thường gặp nhất là một phần tư trên ngoài.
Hình 2. Tỷ lệ xuất hiện khối u theo vùng
3.2. Tiến triển tại chỗ: thời gian phát triển khối u thay đổi tuỳ trường hợp. Một khối u đường kính 1cm phát triển trong vòng 10 năm. Do vậy, khi chẩn đoán trên lâm sàng phát hiện được khối u là lúc bệnh đã ở giai đoạn muộn, có thể đã phát triển sang các phần khác của cơ thể.
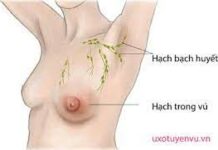
3.3. Lan tràn theo hệ bạch huyết
Lan tràn trong ung thư vú chủ yếu là theo đường bạch huyết, sau đó theo đường máu và lan tràn trực tiếp.
Một khối u < 3cm trong hơn 1/3 trường hợp đã có xâm lấn hệ bạch huyết; các nhóm hạch nách là nhóm chủ yếu bị tổn thương, rồi đến các nhóm hạch:
– Nhóm dưới cơ ngực bé.
– Nhóm sau cơ ngực bé.
– Nhóm thượng đòn.
– Nhóm vú trong.
3.4. Di căn
Vị trí di căn thường gặp là phổi, xương, gan.
Nếu có di căn thì thường di căn rất sớm. Người ta nhận thấy rằng từ 1g khối u giải phóng trong tuần hoàn 3 triệu tế bào trong 24 giờ.
Do vậy ung thư vú được xem như một bệnh toàn thân với điểm khởi đầu là tuyến vú. Vì thế điều trị tại chỗ là chưa đủ, có 90% các trường hợp tái phát xuất hiện ở các bộ phận xa vú.
3.5. Phụ thuộc hormon
Ung thư vú là bệnh có đặc tính phụ thuộc vào hormon, những trường hợp có thụ thể Estrogen và thụ thể Progesteron dương tính thì 80% đáp ứng với điều trị hormon và ngược lại các trường hợp âm tính chỉ có dưới 10% đáp ứng với điều trị hormon.
-
PHÂN LOẠI THEO T. N. M.
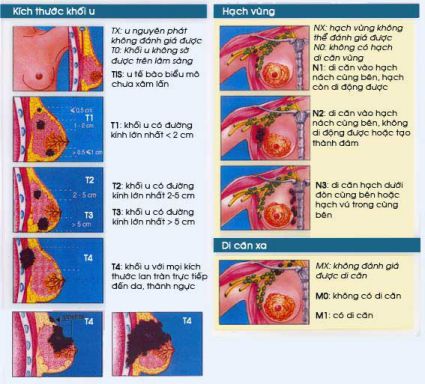
4.1. Tumor (T) kích thước khối u đo được trên lâm sàng
– TX: u nguyên phát được không đánh giá được.
– TIS: khối u có thể là biểu mô ống hoặc biểu mô tiểu thuỳ tại chỗ hoặc bệnh Paget (chưa xâm lấn).
– T0: khối u không sờ được trên lâm sàng (nhưng đã xâm lấn).
– T1: khối u có đường kính lớn nhất £ 2cm
– T2: khối u có đường kính lớn nhất từ 2-5 cm
– T3: khối u có đường kính lớn nhất > 5cm
– T4: khối u với mọi kích thước lan tràn trực tiếp đến da; thành ngực.
4.2. Nodule (N): tình trạng của bệnh lý hạch
NX: Hạch vùng không thể đánh giá được
No: Không có hạch di căn vùng.
N1: Di căn vào hạch nách cùng bên, hạch còn di động được.
N2: Di căn hạch nách cùng bên, hạch không di động hoặc tạo thành đám.
N3: Di căn hạch dưới đòn cùng bên hoặc di căn hạch vú trong cùng bên.
Ký hiệu N (-) và N (+) tương ứng với không hoặc có xâm lấn hạch về mặt tổ chức học.
4.3. Metastase (M): di căn được phát hiện trên lâm sàng hoặc bằng X quang
MX: Không đánh giá được di căn.
Mo: Không có di căn.
M1: Có di căn
Hình 3. Phân loại ung thư vú theo T.M.N
5. CÁC YẾU TỐ TIÊN LƯỢNG
– Kích thước khối u.
– Mức độ biệt hoá tế bào.
– Sự hiện diện của các thụ thể hormon estrogen, progesteron.
– Vị trí di căn hạch có ý nghĩa lớn trong tiên lượng. Khi đã di căn hạch thượng đòn tiên lượng thường xấu.
Về lâm sàng cần thêm khái niệm về đánh giá sự tiến triển của khối u gọi là pha tiến triển hay PEV (P=? E=? V=?).
PEV0: Khối u được xem là không tiến triển
PEV1: khối u tăng gấp đôi thể tích trong 3 tháng.
PEV2: khối u với các dấu hiệu viêm da
PEV3: khối u với các dấu hiệu viêm, chiếm đến 2/3 vú (ung thư biểu mô tuyến vú thể viêm tấy).
-
CHẨN ĐOÁN
Trong 80% các trường hợp đến khám là do bệnh nhân tự phát hiện thấy có một u nhỏ ở vú.
6.1. Lâm sàng
Ung thư vú xâm lấn có thể biểu hiện bởi các dấu hiệu lâm sàng khác nhau tuỳ theo giai đoạn. Triệu chứng chính là sờ thấy khối u ở vú. Ngoài ra khi quan sát và sờ nắn vú có thể tìm thấy dấu co kéo da, dấu hiệu da cam, vết loét trợt, mất cân xứng giữa hai vú, tiết dịch bất thường ở vú. Trường hợp muộn có thể sờ thấy hạch nách.
6.2. Cận lâm sàng
– Chụp X quang vú (mammography): có giá trị chẩn đoán trong 80% trường hợp.
Phải chụp cả hai bên với 3 film mỗi vú ( thẳng, nghiêng, xiên nách).
Các hình ảnh ác tính:
+ Hình ảnh hình gai đá
+ Khối u không đều
+ Các điểm canxi hoá nhỏ, không đều, tập trung thành đám.
+ Da vùng khối u dày
Nếu có điều kiện hay trong trường hợp nghi ngờ thì chụp CT Scan có khả năng phát hiện cao hơn nhiều kể cả những tổn thương 1mm.

Hình 4. Vôi hoá hình sao
Ung thư xâm lấn
– Siêu âm: hữu ích đối với các trường hợp vú có mật độ cao, cho phép thấy tổn thương không đồng nhất với giới hạn mờ.
– Chọc hút tế bào với kim nhỏ cho phép chẩn đoán chính xác 90% trường hợp.
– Sinh thiết: một vài loại kim cho phép lấy bệnh phẩm làm giải phẫu bệnh, phương pháp này rất được ưa thích trong những trường hợp mổ không phải là ý định đầu tiên.
– Phát hiện di căn: Bao gồm chụp phim phổi, siêu âm gan, chụp xương nhấp nháy, định lượng CA 15-3 (Carcinoma Antigen)
6.3. Hình thái lâm sàng khác
6.3.1. Hình thái tiềm ẩn: là những tổn thương kích thước nhỏ dưới 1cm nên khó phát hiện khi khám lâm sàng, nên phải làm các xét nghiệm hỗ trợ để phát hiện. Người ta phân biệt 2 dạng về tổ chức bệnh học trên phim X – quang.
– Ung thư xâm lấn: biểu hiện dưới dạng hình sao, cản quang không đều hoặc các điểm can xi tập trung thành đám không đều.
– Ung thư tại chỗ: biểu hiện chủ yếu dưới dạng các điểm canxi hoá.
6.3.2. Hình thái tiến triển và toàn phát: dễ phát hiện trên lâm sàng.
– Ung thư tiến triển nhanh đến PEV2, PEV3. Thường tiên lượng rất xấu.
– Dạng toàn phát tương ứng với các ung thư giai đoạn muộn đó là các khối u thể tích lớn với sự co rút da, xâm lấn da hoặc lan tràn đến cơ ngực lớn.
6.3.3. Các hình thái đặc biệt: có thể biểu hiện bởi các dấu hiệu gián tiếp.
– Co rút một bên núm vú.
– Tiết dịch tại núm vú: thanh dịch hoặc dịch lẫn máu.
– Bệnh Paget: thường biểu hiện như eczéma ở một trong 2 núm vú.
– Hình thái theo vị trí:
+ Ung thư ¼ trên ngoài thường gặp nhất.
+ Ung thư trung tâm dưới núm vú: đặt vấn đề điều trị tại chỗ
7. ĐIỀU TRỊ
7.1. Điều trị tại chỗ
7.1.1. Phẫu thuật: có thể bảo tồn vú hoặc không bảo tồn
– Cắt bỏ vú + nạo hạch: Phẫu thuật Patey.
– Cắt bỏ vú tận gốc: Phẫu thuật Halsted (cắt bỏ vú, cơ ngực lớn và nạo hạch nách).
– Cắt bỏ khối u + nạo hạch nách.
– Cắt bỏ hai buồng trứng mục đích là loại bỏ nguồn sản xuất estrogen nội sinh ở phụ nữ trước mãn kinh trong trường hợp thụ thể estrogen và progesteron dương tính.
7.1.2. Điều trị tia xạ: có nhiều phương pháp
– Tia xạ trên vú sau khi cắt bỏ khối u + nạo hạch
– Tia xạ trên da vùng ngực sau khi cắt bỏ vú
– Tia xạ trên vùng hạch: hạch nách, chuỗi hạch vú trong, chuỗi hạch thượng đòn.
7.2. Điều trị di căn xa
7.2.1. Hoá trị liệu:
Các thuốc được dùng trong đa hoá trị liệu bao gồm: Endoxan, 5FU, Methotrexate và Anthracyclines.
Có nhiều phương pháp hoá trị liệu với các mục đích khác nhau:
– Hoá trị liệu với mục đích tiêu diệt các di căn nhỏ ở xa được chỉ định sau mổ tuỳ theo các yếu tố tiên lượng, mô học và sinh dục.
– Hoá trị liệu với mục đích giảm thể tích khối u hoặc ngăn chặn sự phát triển khối u chỉ định trước mổ đối với các khối u thể tích lớn, hoặc tiến triển.
7.2.2. Điều trị hormon
Nguyên tắc của điều trị hormon là làm giảm kích thước khối u hoặc các di căn với ảnh hưởng của estrogen. Các chế phẩm kháng estrogen (Tamoxifene) có ức chế sự cố định Estradiol ở mô vú, có thể được lựa chọn đầu tiên đối với các trường hợp tiến triển có thụ thể (+). Liệu pháp này có thể áp dụng để điều trị hỗ trợ.
Dự phòng hoặc chữa trị các di căn có thể sử dụng đơn độc hoặc phối hợp với hoá trị liệu.
Xem thêm
http://thuocchuabenh.vn/benh-ung-thu/ung-thu-vu.html