Sinh đôi (Song thai) là sự phát triển đồng thời hai thai trong lòng tử cung người mẹ. Sinh đôi chiếm tỷ lệ khoảng 1- 1,5% tổng số các trường hợp đẻ (1/80 trường hợp). Tuy nhiên hiện nay tỷ lệ này có xu hướng tăng lên cùng với sự phát triển của các phương tiện hỗ trợ sinh sản mới. Cũng như các trường hợp đa thai khác, sinh đôi là một thai nghén có nguy cơ bệnh lý và tử vong chu sản cao. Đặc điểm “nguy cơ cao” xảy ra ngay cả trong thời kỳ mang thai cũng như trong chuyển dạ đẻ.
-
PHÂN LOẠI
Dựa vào nguồn gốc phát sinh có hai loại sinh đôi:
2.1. Sinh đôi hai noãn (sinh đôi dị hợp tử)
– Sinh đôi hai noãn thường gặp hơn sinh đôi một noãn, tỷ lệ khoảng 65% – 70% tổng số sinh đôi. Nguyên nhân có thể do yếu tố dân tộc, di truyền, gia đình, con rạ đẻ nhiều lần, ngày nay do sử dụng các thuốc ngừa thai, thuốc kích thích rụng trứng trong hỗ trợ sinh sản nên tỷ lệ sinh sinh đôi tăng lên.
– Nguồn gốc: Sinh đôi hai noãn còn gọi là sinh đôi dị hợp tử. Là kết quả của sự thụ tinh giữa hai tiểu noãn với hai tinh trùng riêng biệt để trở thành hai trứng. Do nguồn gốc phát sinh khác nhau, trẻ có thể khác giới hay cùng giới. Hai thai dù cùng giới nhưng không hoàn toàn giống nhau như trong sinh đôi một noãn
– Bánh rau: Hai bánh nhau riêng biệt hay đôi khi nằm gần với nhau nhưng hệ tuần hoàn riêng biệt và không lưu thông, hai nội sản mạc , hai trung sản mạc, ngoại sản mạc có thể chung cho cả hai buồng ối hoặc riêng biệt.
2.2. Sinh đôi một noãn (sinh đôi đồng hợp tử)
– Sinh đôi một noãn hiếm gặp hơn, khoảng 1/250 trường hợp sinh, không có tính chất gia đình và di truyền, là kết quả của sự thụ tinh giữa một tiểu noãn và một tinh trùng duy nhất, nhưng trong quá trình phân bào của trứng do sự đột biến mà phát triển thành hai thai. Do có cùng nguồn gốc cho nên hai thai mang cùng tính chất di truyền, bao giờ cũng cùng giới, có thể giống nhau về hình thái cơ thể…
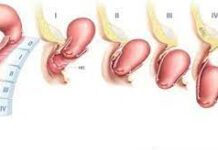
– Bánh rau: tùy theo sự đột biến trong quá trình phân bào của trứng sớm hay muộn mà có 3 dạng khác nhau:
+ Nếu sự phân bào xảy ra ở thời kỳ sau khi thành lập lá nuôi và trước thành lập buồng ối (ngày 4) thì sẽ có một bánh nhau, một trung sản mạc, hai nội sản mạc. Một số hiếm có thể xảy ra là hai bánh nhau riêng biệt, hai trung sản mạc, hai nội sản mạc (1/10).
+ Nếu sự phân bào xảy ra vào thời kỳ sau thành lập buồng ối (ngày thứ 7) sẽ có một bánh nhau, một trung sản mạc, hai nội sản mạc ( 25- 30%), hai thai ở trong hai buồng ối nhưng nhận sư nuôi dưỡng từ một bánh nhau chung.
+ Nếu sự phân bào xảy ra từ ngày thứ 7- 13, sẽ có hai thai chung nhau một bánh nhau, cùng chung một buồng ối.
+ Nếu sự phân chia xảy ra muộn sẽ có nhiều nguy cơ hai thai dính nhau, chung tạng, quái thai. Trường hợp này rất hiếm gặp (3%).
Bánh nhau trong sinh đôi một noãn thường có các mạch máu nối thông với nhau. Có hai dạng nối thông là loại nối tiếp nông trên bề mặt nội sản mạc và loại mạch nối tiếp sâu ở trong bề dày của các múi nhau, động mạch hệ này nối với tĩnh mạch hệ kia hoặc ngược lại. Do tính chất này mà hai thai sẽ liên quan chặt chẽ với nhau theo hình thức cho máu và nhận máu. Thông thường sự truyền máu cho nhận diễn ra cân bằng và hai thai phát triển bình thường như nhau. Đôi khi diễn ra sự mất cân bằng tuần hoàn, một thai cho nhiều còn ngược lại thai kia nhận nhiều sẽ dẫn đến tình trạng một thai teo đét, thậm chí chết lưu trong khi thai kia có thể phù to.

Hình 1. Tóm tắt các dạng khác nhau của sinh đôi
-
ĐẶC ĐIỂM SINH ĐÔI
– Tỷ lệ thai bệnh lý và tử vong chu sản cao 7% – 10%.
– Nguy cơ tử vong chu sản chủ yếu là đẻ non.
– Tỷ lệ dị tật bẩm sinh ở sinh đôi đồng hợp tử cao hơn sinh đôi dị hợp tử.
– Trong chuyển dạ, sinh đôi đồng hợp tử có nguy cơ cao hơn sinh đôi dị hợp tử.
– Có khả năng xảy ra sự bất cân bằng tuần hoàn trong truyền máu cho nhận.
-
TRIỆU CHỨNG HỌC VÀ CHẨN ĐOÁN
Cần phải phát hiện, chẩn đoán sớm bởi vì tiên lượng của nó một phần liên quan đến sự chẩn đoán này.
4.1. Hỏi
– Tiền sử gia đình bên vợ hay chồng có người sinh đôi hoặc đa thai không. Nếu sản phụ sinh con rạ thì các lần trước đã có lần nào sinh đôi chưa.
– Tiền sử sản phụ có sử dụng thuốc ngừa thai, hoặc thuốc kích thích rụng trứng trong điều trị vô sinh không, loại thuốc nào.
4.2. Cơ năng
– Dấu hiệu nghén : Thai phụ có dấu hiệu nghén nhiều hơn bình thường so với lần thai trước hoặc so với người cùng có thai. Phù sớm và nhiều do tử cung to chèn ép tuần hoàn chi dưới. Sản phụ mệt mỏi, đi lại khó khăn.
– Tử cung to nhanh làm thai phụ có thể cảm thấy khó thở do cơ hoành bị đẩy lên.
– Thai máy ở nhiều nơi trên tử cung, khắp ổ bụng.
4.3. Thực thể
– Nhìn thấy bụng to, thành bụng căng, có nhiều vết rạn. Hai chân phù to, trắng mọng, đôi khi phù lên tới bụng.
– Đo chiều cao tử cung lớn hơn tuổi thai. Khi thai đủ tháng chiều cao tử cung có thể tới 35 – 40 cm trên vệ, vòng bụng có thể tới 100 cm hoặc hơn.
– Nắn khó thấy đủ cả bốn cực. Thường nắn thấy ba cực, hai cực đầu một cực mông hoặc hai cực mông một cực đầu. Nếu chỉ nắn thấy hai cực thì hai cực đó phải là hai cực đầu hoặc hai mông. Đôi khi không nắn rõ được cực nào mà chỉ thấy được nhiều chi.
– Nghe: Nghe được hai ổ tim thai riêng biệt, tần số hai ổ tim thai chênh lệch hơn nhau 10 nhịp/1 phút. Khoảng cách giữa hai ổ tim thai trên 10cm.
– Khám trong giúp khẳng định kết quả khám ngoài. Khám trong xác định được một cực của thai ngoài một cực đã xác định khi khám ngoài.
Ngoài việc chẩn đoán xác định sinh đôi thì việc xác định tư thế của hai thai trong buồng tử cung cũng rất quan trọng. Tỷ lệ các ngôi thường gặp là:
+ Hai ngôi chỏm: 50% Một ngôi chỏm, một ngôi mông: 35%
+ Hai ngôi mông: 10% Một ngôi chỏm, một ngôi ngang: 3%
+ Một ngôi mông, một ngôi ngang: 2%
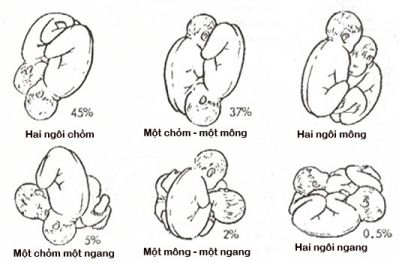
Hình 2. Các ngôi kết hợp trong song thai
4.4. Các phương pháp thăm dò khác
– Chụp X quang bụng: Có hình ảnh 2 đầu, 2 cột sống của thai nhi. Tuy nhiên thai dễ bị nhiễm tia X, nên cần hạn chế chụp phim. Chỉ chụp khi thai nhi đã trên 7 tháng.
– Siêu âm: Có thể phát hiện sinh đôi sớm. Chẩn đoán sinh đôi ở giai đoạn đầu dễ dàng vì ở giai đoạn này màng đệm thấy rõ, tạo thành vòng dày khác với màng ối mỏng và thưa âm vang hơn. Thai 6 tuần tuổi: Thấy hai túi ối. Thai 10 tuần : Thấy hai túi thai, hai ổ tim thai. Thai > 17 tuần: Đo đường kính lưỡng đỉnh của mỗi thai nhi, trên siêu âm có thể theo dõi sự phát triển khác nhau của từng thai. Dấu hiệu dư ối thường gặp trong sinh đôi.
4.5. Chẩn đoán phân biệt
4.5.1. Thai to
Chỉ nắn thấy hai cực đầu và mông, nghe một ổ tim thai..
4.5.2. Một thai – đa ối
Trong sinh đôi, tỷ lệ dư ối khoảng 10%, thành tử cung căng, mềm, khó nắn được các cực của thai, nghe tiếng tim thai nhỏ, xa xăm.
4.5.3. Một thai và một khối u buồng trứng hoặc u xơ tử cung
Khi nắn dễ nhầm khối u là 1 cực của thai. U xơ tử cung thường có tiền sử rối loạn kinh nguyệt, hơn nữa trong cơn co các phần thai khó xác định được còn u xơ tử cung vẫn nắn thấy rõ.
4.6. Tiến triển và các nguy cơ của sinh đôi
4.6.1. Trong thai kỳ
– Sẩy thai, đẻ non: Là một biến chứng thường gặp, nguy cơ đẻ non cao gấp 6 lần thai thường ( khoảng 15-30% các trường hợp sinh đôi bị đẻ non trong đó ïkhoảng 8% trước 32 tuần). Tỷ lệ tử vong chu sản và thai bệnh lý cao cũng do thai non yếu.
– Tiền sản giật: Xảy ra thường xuyên và sớm hơn các trường hợp một thai.
– Đa ối: Thường xảy ra vào thời kỳ cuối của 3 tháng giữa thai kỳ. Hay gặp ở trường hợp sinh đôi một bánh nhau, bất cân bằng tuần hoàn giữa hai thai.
– Hội chứng truyền máu cho nhận: Chẩn đoán hội chứng truyền máu cho nhận thường bắt đầu từ tuần thứ 22 -24. Thai nhận có tình trạng đa ối, thai cho thì thiểu ối.
– Thai chậm phát triển trong tử cung: Là nguy cơ đứng thứ hai sau đẻ non, tỷ lệ gặp gấp 10 lần một thai. Hơn 50% trường hợp thai chết trong tử cung là hậu quả của thai chậm phát triển trong tử cung hoặc do sự bất cân bằng tuần hoàn hai thai.
– Nhau bám thấp: Là do sự tăng bề mặt của bánh nhau, nó làm tăng nguy cơ đẻ non, chảy máu do bong nhau, ngôi thai bất thường.
– Thai dị dạng: Nguy cơ thai dị dạng 2% trong sinh đôi, đặc biệt là sinh đôi đồng hợp tử (10%)
– Thiếu máu: 3,2% trường hợp
4.6.2. Trong chuyển dạ
– Đẻ khó do cơn go tử cung
– Sa dây rốn
– Đẻ khó thai thứ hai
– Hai thai mắc nhau
– Sang chấn sản khoa
– Đờ tử cung sau đẻ
5. THÁI ĐỘ XỬ TRÍ
5.1. Trong thời kỳ mang thai
– Theo dõi, đánh giá sự phát triển của thai định kỳ, phát hiện sớm các nguy cơ cho thai và người mẹ. Bảo đảm vệ sinh thai nghén, chế độ dinh dưỡng,
– Dự phòng hiện tượng đẻ non: Phải có một chế độ nghỉ ngơi thích hợp cho thai phụ, tránh lao động và di chuyển nhiều trong thời kỳ mang thai.
– Cần phát hiện sớm và điều trị kịp thời khi có hiện tượng chuyển dạ đẻ non: Theo dõi và điều trị tại bệnh viện, nằm nghỉ tuyệt đối, dùng các thuốc giảm co, utrogestan, acid folic, sắt, vitamin D.
Việc theo dõi thai phụ và phát hiện các nguy cơ trong sinh đôi có thể được tiến hành ở tuyến xã, tuy nhiên không nên đỡ đẻ sinh đôi ở tuyến xã mà phải chuyển lên các tuyến trên.
5.2. Khi chuyển dạ
5.2.1. Nguyên tắc chung trong đẻ sinh đôi
– Kíp đỡ đẻ và săn sóc phải có ít nhất hai người trở lên. Tốt nhất nên có một nhà sản khoa, một bác sĩ nhi sơ sinh và một gây mê hồi sức.
– Trong quá trình chuyển dạ luôn theo dõi tình trạng sức khỏe của người mẹ và hai thai, nhất là thai nhi thứ hai. Phát hiện kịp thời nguy cơ suy thai và có biện pháp xử trí thích hợp. Do tử cung quá căng nên cơn co tử cung thường yếu và thưa, cổ tử cung mở chậm. Nếu đủ điều kiện có thể bấm ối cho tử cung bớt căng, điều chỉnh cơn co tử cung để chuyển dạ tiến triển tốt hơn.
5.2.2. Diễn tiến cuộc đẻ
Thông thường cuộc đẻ diễn ra qua 4 giai đoạn:
– Giai đoạn 1: Đẻ thai nhi thứ nhất: Thai thứ nhất thường là ngôi thuận, đôi khi là ngôi ngược. Thường ngôi lọt chậm, cơn co yếu. Nếu là ngôi chỏm thì đỡ đẻ như bình thường, chú khi khi ối vỡ dễ gây sa dây rốn. Sau khi thai sổ kẹp chặt dây rốn trước khi cắt để ngăn ngừa mất máu của thai thứ hai nếu có tuần hoàn nối thông.
– Giai đoạn 2: Sau khi thai thứ nhất sổ, buồng tử cung trở thành quá rộng đối với thai thứ hai làm cho thai không bình chỉnh tốt, dễ sinh ra ngôi bất thường như ngôi ngang, ngôi ngược. Vì vậy cần kiểm tra ngay ngôi, thế và tình trạng tim thai của thai thứ hai. Chú ý rằng thai thứ hai luôn bị đe dọa trước nguy cơ thiếu oxy .
– Giai đoạn 3: Đẻ thai thứ hai
Tùy theo thai thứ hai ngôi gì mà có hướng xử trí thích hợp. Nếu ngôi ngang thì bấm ối, nội xoay thai tìm chân kéo thai ra ngay. Nếu là ngôi dọc, ngôi có thể là thuận hay ngược, tôn trọng thời gian nghỉ ngơi sinh lý chờ có cơn go xuất hiện thì bấm ối cố định ngôi thai và sinh thường. Nếu cơn co tử cung yếu thì truyền oxytocin.
– Giai đoạn 4: Sổ rau
Thường hai bánh nhau cùng sổ một lúc hoặc liên tiếp sổ sau khi đẻ thai thứ hai. Nhưng cũng có trường hợp hai bánh nhau đều bong khi thai thứ hai chưa sổ làm thai thứ hai chết. Trong thời kỳ sổ nhau dễ có biến chứng chảy máu do đờ tử cung, do đó phải dùng thuốc co bóp tử cung ngay và duy trì nhỏ giọt tĩnh mạch. Sau đẻ cần kiểm tra bánh nhau để chẩn đoán sinh đôi một noãn hay hai noãn
5.3. Thời kỳ hậu sản
Cần theo dõi sát sản phụ những giờ đầu sau đẻ vì dễ xảy ra chảy máu do đờ tử cung thứ phát. Bảo đảm tốt chế độ dinh dưỡng để tạo cho sản phụ khả năng nhanh chóng phục hồi sức khỏe và có đủ sữa nuôi hai con.
-
CHỈ ĐỊNH MỔ LẤY THAI TRONG SINH ĐÔI
– Hai cực đầu của hai thai cùng xuống một lúc, chèn ép nhau.
– Thai thứ nhất là ngôi ngược, thai thứ hai thuận (hai thai có thể mắc nhau).
– Thai thứ nhất ngôi ngang.
– Thai thứ nhất bị suy thai, sa dây rau không đẩy lên được.
– Sinh đôi hai thai dính nhau.
– Rau tiền đạo, tử cung có sẹo mổ cũ, con so lớn tuổi.