SINH LÝ SINH SẢN NAM GIỚI
TRỤC DƯỚI ĐỒI – TUYẾN YÊN – TUYẾN SINH DỤC
Vùng dưởi đồi – tuyến yên là trung gian của trục sinh sản và nhận các tín hiệu từ hệ thần kinh trung ương và tinh hoàn, điều hoà sự sản sinh GnRH (gonadotropin releasing hormon). Các chất dẫn truyền thần kinh (neurotransmitter) và các neuropeptid có cả hai tác dụng làm ức chế và ước định trên vùng dưới đồi. Vùng dưới đồi giải phóng GnRH theo nhịp độ có tác dụng kích thích thuỳ trước tuyến yên sản sinh LH (luteinizing hormon) và FSH (follicle stimulating hormon). LH và FSH gắn với các điểm nhận đặc hiệu trên tế bào Leidig và Sertoli của tinh hoàn. Testosteron, sản phẩm chủ yếu của tinh hoàn, là androgen dĩhydrotestosteron nguyên phát hoặc chất chuyển hoá sang estradiol. Những androgen và estrogen hoạt động độc lập điều hoà sự sản sinh LH. Cơ chế hồi tác (feedback) kiểm soát của FSH được điều hoà bởi inhibin sản sinh từ tế bào Sertoli. Sự sinh tinh bị giảm sút kéo theo sự giảm inhibin có tác dụng dẫn đến feedback âm, làm tăng tiết FSH. Mức FSH tăng ảnh hưởng đến tình trạng của liên bào mầm.
Prolactin (PRL) cũng có mối liên quan phức hợp với các gonadotropin, LH và FSH. Ớ người đàn ông có tăng PRL trong máu, thì PRL có chiều hướng ức chế GnRH. Ngoài việc ức chế sự tiết LH và sản sinh testosteron, mức cao PRL có thể có tác dụng trực tiếp đến hệ thông thần kinh trung ương. Trên người có mức PRL cao, nếu cho testosteron, tình dục và chức năng sinh dục không trở lại bình thường nếu chừng nào PRL không trở lại bình thường (hình 1.1).
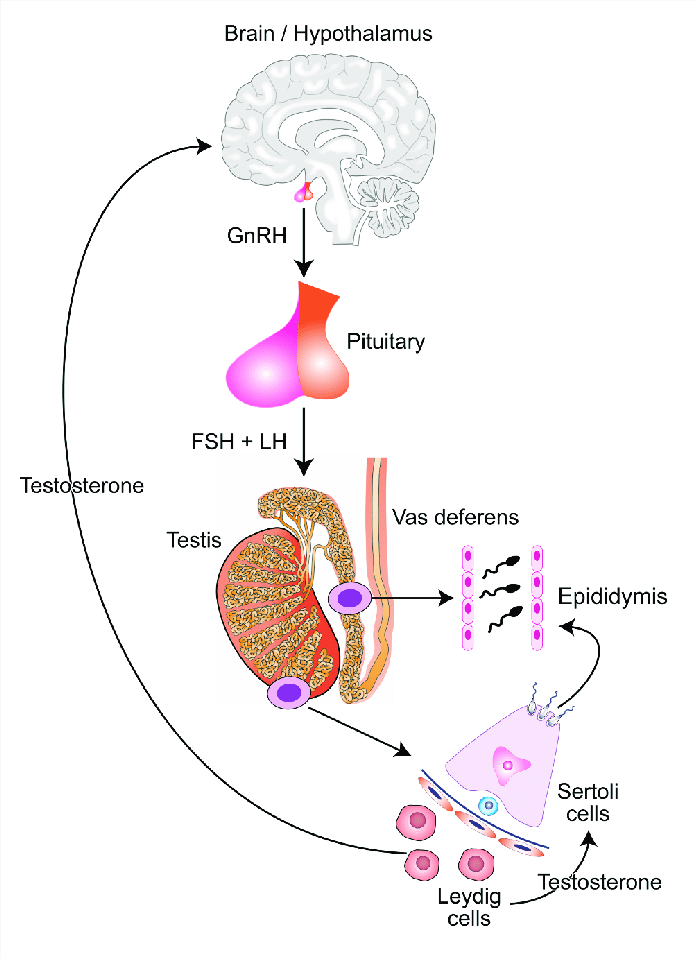
Hình 1.1. Trục dưới đồi – tuyến yên – tinh hoàn. 1. Dưới đồi; 2. Thuỳ
trước tuyến yên; 3. Feedback âm do androgen; 4. Feedback dương
do inhibin; 5. sản phẩm kích thích của androgen; 6. Chức năng kích
thích khác nhau của ống sinh tinh; 7. Tế bào Leidig; 8. Tế bào
Sertoli; 9. Mạch máu; 10. Ống sinh tinh.
TINH HOÀN
Tinh hoàn cũng như buồng trứng, có hai chức năng nội tiết và sản sinh giao tủ’ (gamet). Tinh hoàn chức nhiều ông sinh tinh mở ở hai đầu, cả hai đổ vào lưởi tinh hoàn, rồi từ đó đi vào mào tinh (hình 1.2). Phần xoắn ông sinh tinh nằm giữa thuỳ tinh hoàn, được phân chia bởi màng xơ, được bao vây bởi tổ chức liên kết chứa các mạch máu, các bạch mạch, thần kinh và tế bào kẽ hoặc tế bào Leidig. Thành mỗi ống sinh tinh đầu tiên là tổ chức xơ (bao ạồm các sợi collagen) với vài tế bào cơ làm cho ống có thể co bóp.
Tế bào Ledig
Tế bào Leidig chứa trong nguyên sinh chất số lượng lớn lưới nội bào trơn (smooth endoplasmic reticulum) có trách nhiệm sản sinh nội tiết tinh hoàn dưới sự kích thích LH của tuyến yên, đó là testosteron của giới nam. Androgen này được giải phóng vào tuần hoàn máu và điều hoà sản phẩm của nó bằng hồi tác âm (negative feedback) trên tuyến yên để kích thích hay ức chế sự sản sinh LH (hình 1.1).
Liên bào ông sinh tinh và tế bào Sertoli
Ông sinh tinh của người đã trưởng thành chứa biểu mô phân tầng sắp xếp thành 5-8 hàng tế bào có hình thái khác nhau và lòng ống không đều nhau. Liên bào ông sinh tinh được tổ chức bởi các tế bào Sertoli (tế bào cao, hình thể khác nhau có nhân to nằm ở đáy) chiếm từ màng đáy đến lònẹ ống (hình 1.3). Tế bào mầm được bao vây và phát triển dưối sự điều khiển của tế bào Sertoli. Hơn nữa, các tế bào Sertoli liên kết với nhau chặt chẽ tạo nên một màng chắn mạch tinh hoàn, để ngăn chặn sự qua lại của các phân tử giữa màng đáy
vào lòng ống sinh tinh. Vật ngăn này giúp cô lập các tế bào mầm giảm nhiễm và sau giảm nhiễm, biếu hiện như là một kháng nguyên đặc hiệu trên bề mặt. Hiện tượng này không tìm thấy trưởc tuổi dậy thì trong lòng ông tinh. Tế bào mầm đang phân chia giảm nhiễm này được coi như là vật lạ trong hệ thông miễn dịch của người đã trưởng thành.
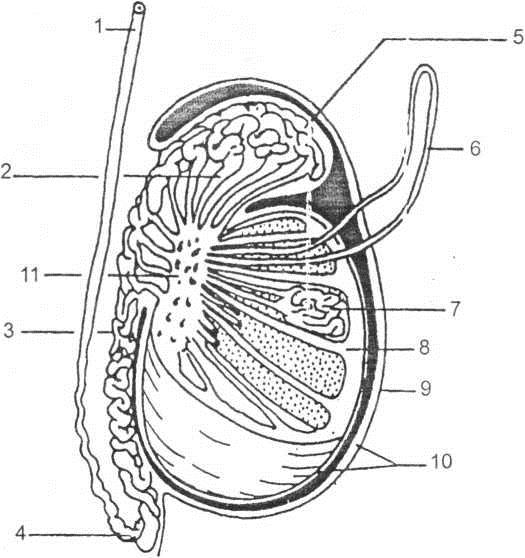
Hình 1.2. Tinh hoàn và mào tinh người; 1. ống dẫn tinh; 2. ống dẫn lên; 3. Thân mào tinh; 4. Đuôi mào tinh; 5. Đầu mào tinh; 6. Ong sinh tinh; 7. Thuỳ tinh hoàn 8. Vách tinh hoàn; 9. Lớp vỏ trắng; 10, Tinh mạc; 11. Lưới tinh hoàn
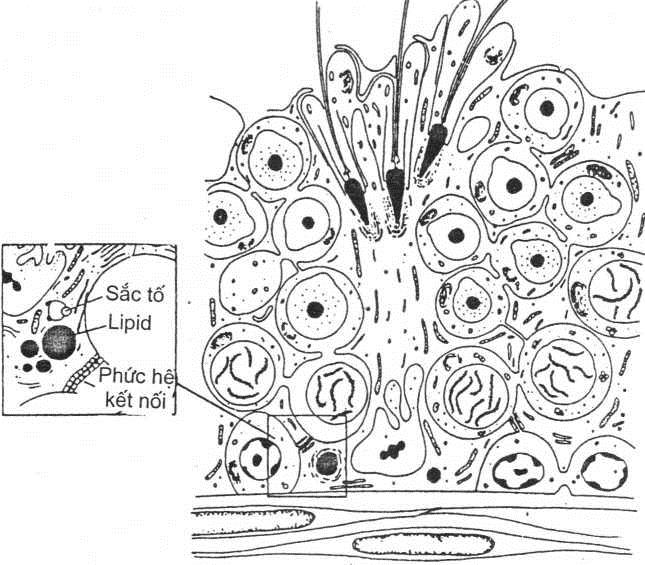
Hình 1.1 Sertol và màng ngăn mạch máu tinh hoàn. (Fawcett, D.w. The ultrastructure and functions of the Sertoli cells, 1977) Tế bào Sertoli nhạy cảm với FSH tiết từ tuyến yên (hình 1.1). FSH kích thích tế bào Sertoli sản sinh ra protein gắn androgen (androgen – binding protein – ABP), giốhg như testosteron, có đậm độ cao trong lòng ông và ở các ông dẫn. Tế bào Sertoli cũng sản sinh ra polypeptid như là inhibin, cần thiết cho cơ chế feeback âm trên tuyến yên để điều chỉnh sự sản sinh FSH.
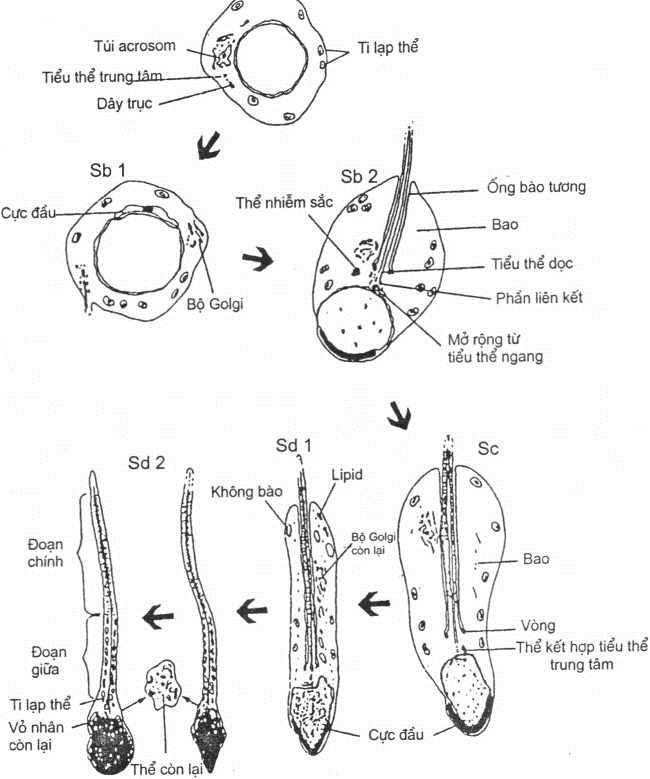
Các tế bào mầm trải qua nhiều đợt phân chia và thay đổi trưởng thành rồi chín muồi gọi là quá trình sinh tinh (spermatogenesis), để tạo ra các tiền tinh trùng đơn bội (haploid spermatids) và cuối cùng là tinh trùng.
Sự sinh tinh (spermatogenesis)
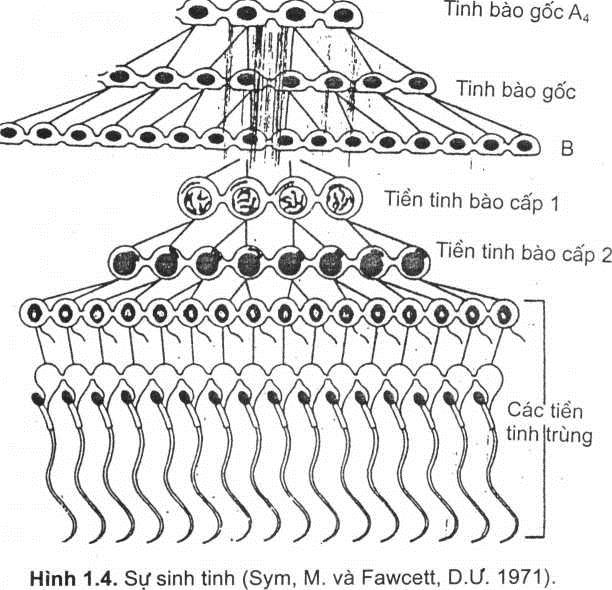
Tế bào mầm non nhất của tinh hoàn là tinh bào gốc (spermatogonium). Trên cơ sở tạo ra các tê bào mầm mới: đầu tiên, tinh bào gốc phân chia giảm nhiễm đê làm tăng các tế bào chị em; một số phát triển, trưởng thành (đi vào sự sinh tinh), một số khác thoái hoá. Trong tinh hoàn người có 3 loại tinh bào gôc:l) tinh bào gốc typ A màu sẫm (dark typ A – Ad) phát triển thành tinh bào gốc typ A màu nhạt (Pale typ A – Ap), rồi tế bào trưởng thành thành 3) tinh bào gốc typ B đã biệt hoá (hình 1.4). Một số tác giả cho rằng có 4 loại tinh bào gốc, đó là loại tinh bào gốc dài typ A (“long” typ A – Al spermatogonia), loại này dự trữ lại để phát triển thành tinh bào typ Ad.
Tinh bào typ B là tiền tinh bào cấp I (primary spermatocytes); tế bào thay đổi đi vào sự phân chia giảm nhiễm đầu tiên để sản sinh ra các tinh bào cấp II (secondary spermatocytes). Tinh bào cấp II này lại thay đổi rồi đi vào sự phân chia giảm nhiễm lần thứ 2 để sản sinh ra tinh bào đơn bội (haploid spermatid).
Tinh bào gốc A, Tinh bào gốc A2 Tinh bào gốc A3
Sự sản sinh tinh trùng (spermatogenesis)
Sản sinh tinh trùng là quá trình phức tạp của tinh bào đơn bội biệt hoá thành tinh bào chín, đó là tinh trùng (de Kretser, 1969) (hình 1.5).
Thời gian sản sinh tinh trùng người cố định là 70±4 ngày từ tinh bào gốc typ A thay đổi cho đến khi thành tinh bào chín muồi tại liên bào ống sinh tinh (Heller & Clermont, 1964). Quá trình này không thể bị phá huỷ bởi các yếu tô’ như hormon đưa vào, nhiệt độ bên ngoài, tia xạ… Tinh trùng tách ra từ thành ông đi theo ổng dẫn lên của tinh hoàn, đến mào tinh mất khoảng 12 – 21 ngày nữa. Tóm lại, thời gian 10-12 tuần đủ để sản sinh tinh trùng người từ tế bào mầm đi qua các giai đoạn để sẵn sàng phóng ra ngoài.
Mào tinh (epididymis)
Mào tinh nằm dọc theo lưng của mỗi tinh hoàn. Mào tinh gồm có ống dẫn đi từ lưới tinh hoàn và những ông mào tinh. Mào tinh mở vào ốhg dẫn tinh; ống dẫn tinh đi qua ống bẹn, vào ố bụng rồi mở vào đoạn niệu đạo trên của tiền liệt tuyến.
Chức năng đầu tiên của mào tinh là tiếp tục làm chín tinh trùng và dự trữ tinh trùng trước khi đi vào thừng tinh. Liên bào mào tinh, phụ thuộc androgen, có hai chức năng hấp thụ và tiết xuất. Mào tinh thường được chia ra 3 đoạn chức năng: đầu, thân, và đuôi (caput epididymidis, corpus epididymidis, cauda epididymidis). Chức năng của chúng là tuần tự làm tập trung đông đặc tinh trùng, làm chín tinh trùng, rồi dự trữ tinh trùng trước khi phóng tinh.
Phần lớn dịch tinh hoàn vận chuyển tinh trùng từ các ông sinh tinh được hút trở lại tại đầu mào tinh làm cho tinh trùng tập trung đông đặc lại; số’ lượng tinh trùng tăng từ 10-100 lần. Dịch tương mào tinh gồm có dịch chứa tinh trùng và dịch tiết từ mào tinh. Đó là phức hợp dịch thay đổi theo chiều dài mào tinh; nhờ đó tinh trùng được trải qua một loạt môi trường vi mô làm thêm chín muồi.
Sự làm chín tinh trùng sau tinh hoàn (posttesticular sperm maturation)
Sự làm chín tinh trùng sau tinh hoàn bao gồm những thay đổi hình thể, sinh hoá, sinh lý và chuyển hoá của tinh trùng, về sinh lý, tinh trùng trỏ nên hoạt động và có khả năng thụ tinh, giai đoạn cuối cùng của khả năng hoá tinh trùng như sau.
Sự thay đổi cơ bản là làm mất giọt nguyên sinh chất. Bề mặt tinh trùng thay đổi thành loại glycoprotein. Acrosome hình thành ở đầu nhọn tinh trùng, chất nhiễm sắc (chromatin) đông đặc lại, rồi phức hợp trục (axone) thay đổi và chín muồi.
Về chuyển hoá, tinh trùng trở nên hoạt bát, và tăng phân huỷ fructose (fructolysis). Sự hoạt động này ban đầu yếu, không phối hợp, và tại chỗ, sau đó hoạt bát hơn khi được bơi vào tinh tương hoặc vào nưởc muối sinh lý hoặc môi trường nuôi cấy.
Tinh trùng lấy từ đầu hoặc gần thân của mào tinh thì không có khả năng thụ tinh. Tinh trùng lấy từ đoạn xa thân và đuôi mào tinh thì có khả năng đi vào sự khả năng hoá và hoàn thành phản ứng bình thường giữa giao tử (Moore và cộng sự, 1983). Nhiều báo cáo cho thấy rằng tinh trùng được hút từ đoạn gần mào tinh của người bị chít hẹp bẩm sinh ống dẫn tinh có thể thụ tinh với noãn người trong ống nghiệm (Temple-Smith và cs., 1990) không thể coi là chứng cớ rằng có một sự chín muồi tinh trùng tại mào tinh là không cần thiết.
Hình 1.5. Sự biệt hoá của từ tinh bào tròn chuyển thành tinh trùng
trong quá trình sinh tinh (Kretser, D.M. 1969).
Sự lưu trữ tinh trùng ở mào tinh
Hơn một nửa số tinh trùng được giải phóng từ tinh hoàn bị chết và thoái hoá trong mào tinh và được hút trỏ lại bởi liên bào mào tinh. Số tinh trùng còn lại đã chín được dự trữ tại đuôi mào tinh, ỏ đó có 70% tổng số tinh trùng sống. Ông dẫn tinh trùng không phải là nơi sinh lý thích hợp để trữ tinh trùng, chỉ chứa khoảng 2% tổng sô’ tinh trùng.
Mặc dù đuôi mào tinh thích hợp cho sự dự trữ tinh trùng, song không thể là nơi tốt nhất, vì tinh trùng không thể khoẻ mạnh vĩnh viễn tại đó. Sau một thòi gian không xuất tinh, tinh trùng tại đuôi mào tinh mất khả năng thụ tinh và cuối cùng là thoái hoá. Sô’ tinh trùng già cỗi này phải được giải phóng đều đặn ra khỏi đường dẫn tinh, thì chất lượng tinh trùng của các lần phóng tinh sau này sẽ tốt hơn. Như vậy sự thu thập tinh trùng sau 3 ngày kiêng giao hợp là hợp lý để đánh giá chất lượng tinh trùng. Tinh trùng ở đuôi mào tinh cũng nhạy cảm vói nhiệt độ xung quanh, như là tinh hoàn ẩn, hoặc chịu ảnh hưởng nhiệt bên ngoài kéo dài như ngồi lâu hoặc ngâm trong nưốc nóng, sẽ có thể huỷ hoại chất lượng tinh trùng.
Các tuyến sinh dục phụ
Các tuyến phụ của hệ thống sinh dục nam giới có cấu trục đặc hiệu cao dưới sự kiểm soát của nội tiết (androgen) và thần kinh. Chức năng sinh lý còn chưa rõ, nhưng từ lâu ngưdi ta cho rằng chất tiết của nó là một phức hợp tham gia vào tinh tương để vận chuyển tinh trùng từ đuôi mào tinh đến âm đạo. Hơn nữa, khi có rối loạn chức năng các tuyến phụ thường phối hợp với các triệu chứng viêm ảnh hưởng đến sự sinh sản.
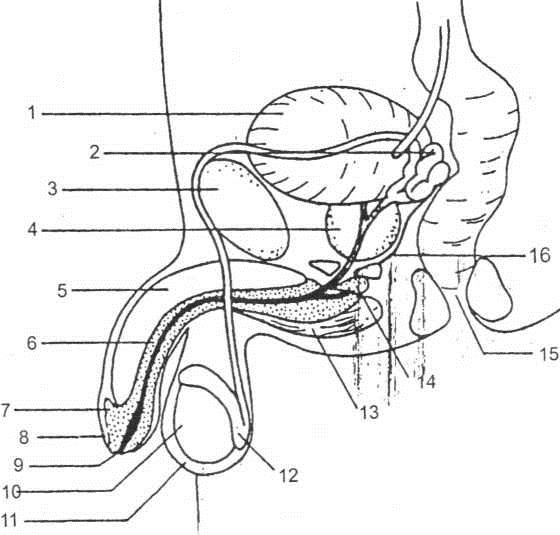
Hình 1.6. Hệ thống niệu sinh dục nam của người. Nhìn nghiêng.
- Bàng quang; 2. túi tinh; 3. Xương vệ; 4. Tiền liệt tuyết;
- thể hang dương vật,; 6. Thể xốp; 7. Các tuyến; 8. Bao quy đầu;
- Lỗ niệu đạo; 10. Tinh hoàn; 11. Bìu; 12. Mào tinh; 13. Cơ hành hang; 14. Tuyến Cowper; 15. Trực tràng; Cân Denonvillers
Túi tinh
Hai túi tinh nằm trên phần lưng bàng quang. Đó là một túi hoặc ống tuyến dài khoảng 5-6cm (15cm nếu tháo ra) đổ vào ông dẫn tinh đến bóng ông dẫn (hình 1.6 và
hình 1.7). Dịch túi tinh có màu vàng, nhớt, tính kiềm. Dịch này chiếm 70% khôi lượng tinh dịch phóng ra. Một lần xuất tinh, tháo hết tinh dịch được chứa trong túi tinh thì lần xuất tinh ngay sau đó chứa một ít fructose, thành phần đặc hiệu của túi tinh. Thành phần khác của dịch túi tinh là acid ascorbic, phospho vô cơ, và kali, đó là cation chính, không có natri.
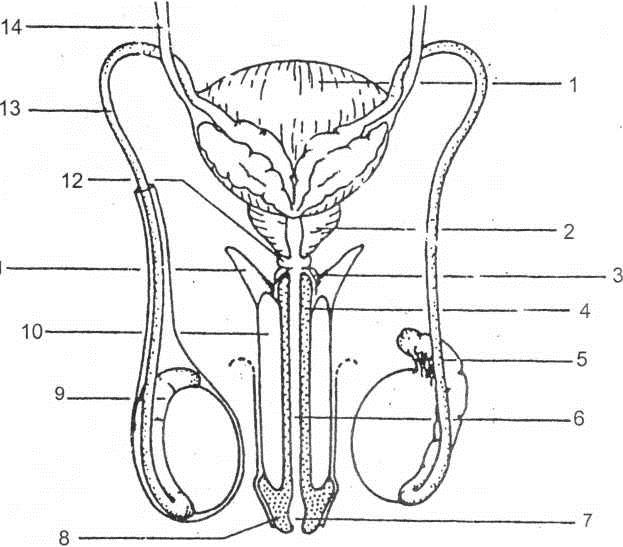
Hình 1.7. Hệ thống niệu sinh dục nam của người.
- Bàng quang; 2. Tuyến tiền liệt; 3. Hành; 4. Thể xốp; 5. ống dẫn tinh;
- Niệu đạo; 7. Hố thuyền; 8. Tuyến dương vật; 9. Mào tinh; 10. Thể hang dương vật; 11. Trụ; 12. Tuyến hành niệu đạo; 13 Thừng tinh; 14. Niệu quản
Sinh lý tinh trùng
Các prostaglandin trong tinh dịch người tiết nhiều từ túi tinh, song đậm độ của nó lệ thuộc vào lượng ít hay nhiều fructose tinh dịch. Điểm này nói lên rằng dịch túi tinh được sản sinh ra từ nhiều tuyến, có nhiều thành phần hơn ngoài fructose mà người ta có thê đo được đe đánh giá chức năng túi tinh.
Bởi vì túi tinh và ốhg dẫn tinh có cùng một nguồn bào thai, do đó bệnh thiếu bẩm sinh ông dẫn tinh thường phối hợp vối thiếu túi tinh. Yếu tố này có thể chẩn đoán phân biệt giữa không tinh trùng do tắc ông dân tinh hay do teo bẩm sinh ông dẫn tinh, bệnh này sẽ không có fructose trong tinh dịch. Trong trường hợp không tinh trùng do sản sinh (thiếu sót ở sự sinh tinh) hoặc do tiết xuất do tắc ở các đoạn mào tinh, fructose trong tinh dịch ở mức độ bình thường.
Vậy túi tinh không đơn thuần là chỗ chứa tinh trùng hoạt động.
Tiên liệt tuyên (Prostate)
Tiền liệt tuyến (TLT) là tuyến phụ lốn nhất của người (đường kính 3,5-4,0 cm; 20gr cân nặng) bao quanh hoàn toàn niệu đạo phía dưới cổ bàng quang. TLT của nam giới trưởng thành hoạt động liên tục, sản sinh 0,5-2,0ml dịch TLT hằng ngày. Dịch TLT đồng nhất, như huyết thanh, màu gần giông sữa thường hơi toan (pH 6,8) hoặc hơi kiềm (pH 7,2). Khi có viêm TLT thì dịch ngả về kiềm (pH 7,5-8,0).
Dịch TLT chứa men huỷ sợi tơ đảm nhiệm việc làm loãng dịch tiết đông đặc của túi tinh. Thành phần acid citric và kẽm có trong tinh tương người chủ yếu là của dịch TLT. Phosphatase acid tham gia việc chuyển glycerylphosphorylcholin (có trong tinh dịch là của
Các tuyên hành niệu đạo (Bulbo-urethral glands), tuyến Cooper
Tuyến Cooper là hai thuỳ tuyến nhỏ nằm phía lưng hành dương vật mở vào niệu đạo dương vật. Dịch tiết của tuyến này nhầy trong, giàu sialoprotein được tiết ra khi dương vật cương cứng và xuất tinh. Dịch này có tác dụng làm bôi trơn niệu đạo khi xuất tinh và có thê làm trung hoà các chất tồn đọng trong niệu đạo, có nhiều trong lần xuất tinh đầu tiên.
Cũng còn có nhiều tuyến phụ khác tham gia vào dịch xuất tinh trên đường ống dẫn, song chưa được nghiên cứu rõ như tuyến bóng, tuyến niệu đạo (tuyến Litre) và tuyến bao qui đầu (tuyến Tyson).
Sự XUẤT TINH VÀ Sự THỤ TINH
Khi xuất tinh, tinh trùng được vận chuyển từ đuôi mào tinh (đóng góp 5-10% khối lượng của một lần xuất tinh), trộn với dịch tiết ra từ các tuyến phụ lần lượt như đã tả trên (ban đầu là dịch TLT), rồi phóng ra ngoài dọc theo niệu đạo dương vật cùng vởi dịch đã chuẩn bị của các tuyến hành niệu đạo. Phần đầu của dịch xuất tinh chứa nhiều tinh trùng lơ lửng trong dịch TLT nguyên chất, ít hay nhiều trong đó có một ít dịch mào tinh. Phần ngay sau đó chứa lẫn lộn dịch TLT và dịch túi tinh; phần cuối cùng chỉ chứa tinh trùng di động lơ lửng trong dịch của túi tinh đơn thuần. Tỷ lệ dịch xuất tinh chỉ có 1-5% tinh dịch khi xuất ra ngoài gọi là “spermatocrit”.
Sự đông đặc tự nhiên tinh dịch người xảy ra ngay sau khi xuất tinh do thành phần của dịch túi tinh. Sự loãng ra của tinh dịch do các yếu tổ’ của dịch TLT.
Sự đông đặc tự nhiên tinh dịch người xảy ra ngay sau khi xuất tinh do thành phần của dịch túi tinh. Sự loãng ra của tinh dịch do các yếu tố của dịch TLT.
Trên người, tinh trùng di chuyển trong niêm dịch cổ tử cung. Tinh dịch tập trung quanh lỗ ngoài cô’ tử cung loãng giàu tinh trùng.
TINH TRÙNG
Người hữu sinh thường chứa 50% tinh trùng bất thường trong mỗi lần xuất tinh. Có thể có một hay nhiều dị dạng trên một tinh trùng; hoặc ở kích thước đầu, hình thể đầu, sự đông đặc chất nhiễm sắc, sự xuất hiện không bào ở nhân, còn giọt nguyên sinh chất, dị dạng ở đuôi, thậm chí có hai tinh trùng dính nhau (Siamese twins). Hình thái tinh trùng bình thường được mô tả trong hình 1.8.
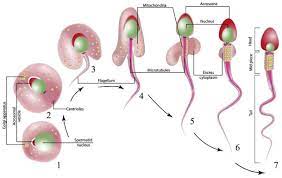
Hình 1.8. Hình thái của tinh trùng người
ĐẦU: dài = 3,0 – 5,0 pm rộng = 2,0 – 3.0 pm dầy = tối đa 1.5 pm ĐOẠN GIỮA: dài = 3.0 – 5,0 pm rộng = 1,0 um ĐOẠN CHÍNH: dài 45 – 50 pm dầy = -0,5 pm ĐOẠN CUỐI: dái = 4.0 – 6.0 um TOÀN Bộ CHIỂU DÀI: =50-60 um
Hình thái và kích thước tinh trùng
Tinh trùng người bình thường có đầu hình oval đều đặn (3-5pm chiều dài, 2-3pm chiều ngang), phía trước, phần acrosome màu nhạt, phần sau màu đậm hơn. Hình thể đầu tinh trùng bình thường có thê có kích thước khác nhau, tỷ lệ ít hay nhiều hơn như mô tả trong hình 1.9. Tinh trùng có một đuôi dài 50pm gắn ở phần nền của đầu. cổ tinh trùng ở giữa đầu và đuôi, là một chấm hay hình phễu, cổ là vùng yếu nhất của tinh trùng. Tinh trùng non có giọt nguyên chất tại vùng cô hay ở phần nào đó của đuôi. Tiếp theo vùng cổ là vùng trung gian của đuôi dài 7-8|im, rộng lụm.
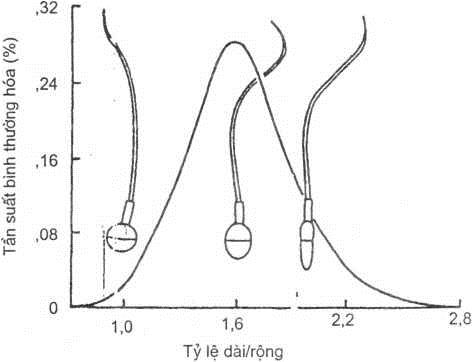
Hình 1.9. Sự phân bố của hình dạng đầu tinh trùng người minh hoạ khái niệm kiểu oval (Adapted from Van Duijn, c. Cytological details and size-frequency distribution in human spermatozoa. Int. J. Fertil. 9, 533, 1964).
Sự di động của tinh trùng
Tinh trùng tại tinh hoàn người bất động hoặc hoạt động yếu ớt. Tinh trùng khi đi đến đuôi mào tinh trở nên hoạt bát hơn nếu đặt vào môi trường ông nghiệm. Trong cơ thể, tinh trùng vẫn còn bất động. Chỉ khi được xuất tinh, khi tinh trùng được hoà lẫn với các dịch của tuyến phụ cơ quan sinh dục nam thì tinh trùng mới hoạt động tốt khi xuất ra ngoài.
Con đường từ mào tinh đến ống dẫn tinh qua niệu đạo tiếp xúc vối các dịch của tuyến phụ đường sinh dục nam đã làm tinh trùng thêm trưởng thành và có khả năng di động hoạt bát hơn khi xuất ra ngoài.
Theo:” Vô sinh”. GS. Nguyễn Thị Xiêm-Ths. Lê Thị Phương Lan.


