VIÊM RUỘT THỪA VÀ THAI NGHÉN
Mục tiêu học tập
- Trình bày được triệu chứng, chẩn đoán viêm ruột thừa cấp tính trong thời kỳ thai nghén.
- Mô tả được nguyên tắc xử trí viêm ruột thừa trong thai kỳ.
- Liệt kê được các bước xử trí viêm ruột thừa lúc mang thai tại tuyến đang công tác.
- MỞ ĐẦU
Viêm ruột thừa cấp tính chiếm tỷ lệ từ 1/1000 đến 1/2000 trường hợp có thai. Viêm ruột thừa cấp tính có thể gặp trong bất kỳ giai đoạn nào của thai nghén. Tuy nhiên, lúc mang thai viêm ruột thừa thường tiến triển nặng hơn và có nhiều biến chứng xấu cho cả mẹ và thai nhi.
Đối với cơ chế bệnh sinh và lý do nguy hiểm cho sản phụ và thai nhi là trong lúc mang thai vì tử cung sung huyết cho nên tình trạng viêm nhiễm thường nặng hơn. Hơn nữa do tình trạng viêm nhiễm kích thích tử cung mang thai nên dẫn đến sẩy thai đẻ non. Lúc thai phát triển, các cơ quan khác như đại tràng, tiểu tràng, mạc nối lớn đều bị đẩy lên cao không đến bao phủ được tổ chức ruột thừa viêm nên viêm ruột thừa vỡ mủ nhanh chóng hình thành viêm phúc mạc ruột thừa hay áp-xe ruột thừa, ít hay không có hình thành đám quánh ruột thừa.
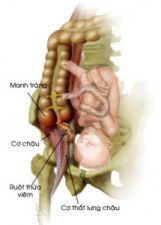
Hình 1. Ruột thừa viêm
- TRIỆU CHỨNG VÀ CHẨN ĐOÁN
2.1. Triệu chứng lâm sàng
2.1.1 Triệu chứng lâm sàng trong 3 tháng đầu thời kỳ thai nghén
Triệu chứng lâm sàng không có đặc điểm gì khác với người phụ nữ không có thai:
– Sốt, mạch nhanh, vẻ mặt nhiễm trùng.
– Đau vùng hố chậu phải.
– Nôn thường xuất hiện muộn hơn, có khi nhầm với triệu chứng nôn nghén trong giai đoạn đầu của thai kỳ.
– Dấu hiệu Mac Burney dương tính, ấn bụng đau ở vùng hố chậu phải.
– Khám âm đạo: Tử cung lớn tương ứng tuổi thai, túi cùng phải không đầy, ấn đau.
2.1.2 Triệu chứng lâm sàng trong 6 tháng cuối thời kỳ thai nghén
Do thai phát triển nhiều hơn 3 tháng đầu nên tử cung thường đẩy ruột thừa lên cao và ép ra ngoài thành bụng nên triệu chứng thường phức tạp, bệnh càng khó chẩn đoán, gồm các triệu chứng:
– Sốt cao, mạch nhanh, vẻ mặt nhiễm trùng.
– Đau thường ở cao hơn vị trí bình thường, như trên mào chậu có khi vùng hạ sườn phải. Cơn đau quặn bụng càng lúc càng nặng nề hơn.
– Thường có rối loạn nhu động ruột như: ỉa chảy, táo bón, liệt ruột cơ năng.
– Khám: Có cơn go tử cung do tử cung bị kích thích. Cho sản phụ nằm ngửa, lấy tay đẩy tử cung sang phải sản phụ thường kêu đau hay cho sản phụ nằm nghiêng trái để tử cung có thai bị đẩy sang trái thường phát hiện viêm ruột thừa nếu ấn vào vùng hố chậu phải, hạ sườn phải sẽ giúp xác định điểm đau rõ rệt hơn.
– Khám âm đạo phối hợp nắn bụng: Túi cùng phải không đầy, ấn đau ít.
2.2. Cận lâm sàng
– Xét nghiệm máu: Số lượng bạch cầu tăng, bạch cầu trung tính tăng cao.
– Siêu âm: Chẩn đoán ruột thừa viêm dễ trong 3 tháng đầu nhưng khó khăn hơn trong 6 tháng cuối của thai kỳ do sự phát triển của thai nhi.
2.3. Chẩn đoán
Chẩn đoán viêm ruột thừa trong lúc mang thai thường khó khăn hơn bình thường vì điểm đau không điển hình; đặc biệt nếu viêm ruột thừa xảy ra trong chuyển dạ, cơn go tử cung thường làm mờ đi dấu hiệu đau của ruột thừa viêm.
Chẩn đoán phân biệt: Cần phân biệt với các bệnh lý sau:
2.3.1 Trong các hình thái có hội chứng nhiễm khuẩn nặng
Cần phân biệt với:
– Viêm mủ bể thận phải, nhiễm khuẩn tiết niệu (tiểu buốt, tiểu rát, tiểu máu…)
– Viêm túi mật cấp (sốt, đau vùng túi mật…)
– Viêm phần phụ cấp (đau hai bên hố chậu, sốt)
2.3.2 Trong các hình thái không có sốt
Chủ yếu chỉ dựa vào dấu hiệu đau thì cần phân biệt với:
– Dấu hiệu bắt đầu chuyển dạ.
– Huyết tụ sau rau (trong rau bong non).
– Cơn đau quặn thận, cơn đau do áp-xe gan.
– Khối u buồng trứng biến chứng (xoắn).
3. TIẾN TRIỂN VÀ TIÊN LƯỢNG
3.1. Đối với sản phụ
Nếu không được mổ kịp thời thì viêm ruột thừa cấp tính sẽ chuyển thành áp-xe ruột thừa hoặc viêm phúc mạc.
Viêm phúc mạc toàn thể do ruột thừa viêm vỡ mủ sau sẩy thai, sau đẻ thường nặng hơn do tử cung go hồi lại làm ổ mủ lan tỏa vào ổ bụng. Bệnh nhân thường bị vô sinh, thai ngoài tử cung do viêm nhiễm phần phụ thứ phát làm ảnh hưởng đến khẩu kính của hai vòi trứng.
3.2. Đối với thai nhi
Viêm ruột thừa thường dẫn đến sẩy thai, đẻ non, thai chết lưu trong tử cung, nhiễm trùng nặng sơ sinh lúc đẻ.
-
XỬ TRÍ
4.1. Đối với tuyến dưới
Nếu chẩn đoán ruột thừa viêm lúc khám thai cần chuyển ngay lên tuyến trên để có điều kiện tốt hơn giải quyết cho bệnh nhân.
4.2. Đối với tuyến trên
Trong lúc có thai nếu nghi ngờ là viêm ruột thừa thì nên mổ sớm.
Mổ theo đường Mac Burney: Nếu ruột thừa bình thường cũng cần cắt bỏ ruột thừa rồi khâu vùi gốc. Trong quá trình phẫu thuật, cố gắng tránh đụng chạm đến tử cung để giảm nguy cơ gây co bóp tử cung, bao giờ cũng phải kiểm tra phần phụ phải xem có bị viêm thứ phát hay không, nhưng không được cắt bỏ để tránh cắt nhầm buồng trứng có hoàng thể thai nghén. Nếu là túi mủ ruột thừa (Áp-xe ruột thừa) hoặc phúc mạc viêm do ruột thừa vỡ mủ cần mổ cắt bỏ ruột thừa, rửa ổ bụng và dẫn lưu.
Trong chuyển dạ nếu không ngăn được thì cố gắng cho đẻ đường âm đạo, nếu không đẻ được thì mổ lấy thai sau đó cắt ruột thừa viêm, trường hợp cần thiết đôi khi cắt tử cung bán phần.
Ngoài ra cần lưu ý để hạn chế sẩy thai, đẻ non, trước và sau khi mổ phải cho bệnh nhân dùng thuốc giảm go (Papaverin) và Progesteron trong thời gian cần thiết để giúp duy trì cho thai phát triển.
Sau khi mổ, cần chú ý dùng kháng sinh tiêm liều cao (có thể dựa vào kháng sinh đồ lúc lấy dịch mủ ổ viêm).
- KẾT LUẬN
Viêm ruột thừa trong lúc mang thai thường khó chẩn đoán, đặc biệt trong 6 tháng cuối của thai kỳ. Tuy nhiên do bệnh cảnh diễn tiến phức tạp cho nên cần chẩn đoán phát hiện sớm và giải quyết phẫu thuật để tránh được hậu quả xấu cho mẹ và thai do viêm ruột thừa cấp tính gây ra.


