Dẫn lưu khoang màng phổi
Giải phẫu:
Mỗi màng phổi gồm 2 lá: lá tạng dính chặt vào bề mặt phổi và lá thành lót bên trong của thành ngực, mặt trên của cơ hoành và mặt bên của ngoại tâm mạc và trung thất. Hai lá liên tiếp nhau ở phía trước và phía sau cuống phổi nhưng ở dưới cuống phổi, phần liên nhau của 2 lá rủ thõng xuống tạo thành một nếp lỏng lẻo gọi là dây chằng phổi nhằm tạo nên một khoảng chết dành cho sự trương giãn của tĩnh mạch phổi
Phổi không chiếm tất cả khoảng trống có sẵn trong ổ màng phổi, chỉ khi hít vào hết sức thì đáy phổi mới chạm tới góc sườn hoành màng phổi
Bình thường thì 2 lá màng phổi áp sát vào nhau và khoang giữa 2 lá chỉ là một khoang ảo. Tuy nhiên, khoang màng phổi có thể chứa đầy khí(tràn khí màng phổi), máu(tràn máu màng phổi) hoặc mủ(tràn mủ màng phổi)
Có thể dẫn lưu dịch và khí khỏi ổ màng phổi bằng cách chọc một kim có nòng rộng qua một khoang gian sườn. Cần chọc kim vào sát bờ trên xương sườn dưới để tránh bó mạch thần kinh gian sườn. Có nguy cơ chọc vào cơ haònh nết chọc ở dưới khoang gian sườn 7
Đối chiếu của màng phổi lên thành ngực:
+ Ở nền cổ, màng phổi chiếu lên bề mặt theo một đường cong đi từ khớp ức đòn tới điểm tiếp nối giữa các phần ba trong và giữa của xương đòn, đỉnh màng phổi ở trên xương đòn khoảng 2,5 cm. Màng phổi nhô vào nền cổ vì xương sườn 1 chạy chếch ra trước và xuống dưới. Màng phổi ở đây có thể bị tổn thương(gây tràn khí) bởi một vết thương do vật nhọn(kể cả dao mổ và kim gây tê) đâm vào nền cổ ở trên xương đòn
+ Từ sau khớp ức đòn, bờ màng phổi đi ra trước tới sát đường giữa ở ngang mức sụn sườn 2(góc Louis). Từ đây bờ màng phổi đi thẳng xuống dưới tới sụn sườn 6 rồi sau đó bắt chéo lần lượt :
Xương sườn 8 trên đường giữa đòn
Xương sườn 10 trên đường nách giữa
Xương sườn 12 ở bờ ngoài cơ dựng sống
Cuối cùng màng phổi đi xuống tới đầu trong xương sườn 12 và đây là vị trí có thể vô tình làm thủng màng phổi khi rạch ở thắt lưng để bộc lộ thận, cắt bỏ tuyến thượng thận hay để dẫn lưu một áp xe dưới cơ hoành
Sinh lý:
Bình thường áp lực âm tính trong khoang màng phổi thấp hơn so với áp lực khí quyển một chút. Nhờ có phần chân không trong lồng ngực này mà phổi có thể giãn nở bình thường
Trong thì thở vào: Nhờ sự hoạt động của các cơ hô hấp nên khoang lồng ngực được giãn rộng, cơ hoành hạ thấp làm cho áp lực âm tính trong khoang màng phổi tăng lên. Phổi được nở ra theo các cử động thở của thành ngực và không khí được hút vào cây phế quản
Trong thì thở ra: Do các cơ hô hấp và cơ hoành giãn ra khoang lồng ngực được đưa về vị trí nghỉ ngơi nên không khí được tống ra ngoài từ phổi. Áp lực bình thường trong khoang màng phổi thay đổi từ -9 đến -12 cm nước trong thì thở vào đến -3 đến -6 cm nước trong thì thở ra
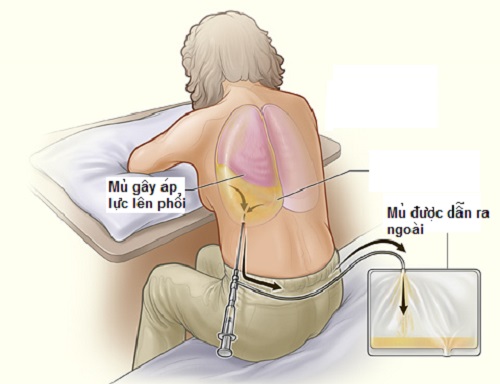
Chỉ định:
Các bệnh lý có tràn dịch, tràn khí khoang màng phổi
Tràn khí:
+ Tràn khí tự phát: Là tràn khí màng phổi không phải do chấn thương hoặc vết thương ngực gây ra. Chia 2 nhóm:
Tràn khí màng phổi tự phát nguyên phát: gặp người trẻ trước đó khoẻ mạnh, người gầy cao(cơ địa này áp lực đỉnh phổi thấp hơn) dễ gây vỡ các bóng khí ở đỉnh phổi, cơ chế hình thành các bóng khí chưa rõ có thể do bẩm sinh hoặc do viêm tiểu phế quản tận. Khoảng 30% số trường hợp Tràn khí màng phổi tự phát nguyên phát sẽ bị tái phát
Tràn khí màng phổi tự phát thứ phát:
Do nhiễm khuẩn: do lao phổi có hang hoặc không hang, do viêm phổi tụ cầu vàng hoặc một số vi khuẩn Gram(-)
Do COPD: vỡ các bóng khí thũng dưới màng phổi
Hen phế quản
Các nguyên nhân khác gây tắc nghẽn phế quản: K khí -phế quản, xơ hoá kén, xơ phổi kẽ lan toả, bệnh bụi phổi
+ Tràn khí màng phổi thứ phát(do nguyên nhân cơ học): chấn thương, vết thương hoặc do các thủ thuật: chọc và sinh thiết phổi – màng phổi, hồi sức tim phổi, đặt catherter tĩnh mạch dưới đòn
– Tràn dịch khoang màng phổi:
+ Dịch màu vàng chanh: do lao
+ Dịch máu: Do chấn thương và vết thương lồng ngực; do ung thư: K màng phổi nguyên phát, ung thư di căn màng phổi
+ Dịch mủ: viêm mủ màng phổi
+ Bệnh tim mạch: suy tim, nhồi huyết phổi, tắc nghẽn động mạch phổi
+ Các nguyên nhân khác: Xơ gan, Luput ban đỏ hệ thống, HC thận hư, viêm cầu thận mạn, Hc Meig
Dẫn lưu màng phổi sau các phẫu thuật lồng ngực có mở qua khoàng màng phổi
Trường hợp chọc hút thất bại
Nguyên tắc: Cần tuân thủ cá nguyên tắc: sớm, triệt để, kín, một chiều, vô trùng tuyệt đối
– Dẫn lưu phải sớm: Càng dẫn lưu sớm càng tốt, càng nhanh càng tốt ngay khi bệnh nhân đến viện mà có chỉ đinh dẫn lưu cần dẫn lưu ngay
Dẫn lưu sớm vì nếu không sớm máu trong khoang màng phổi là môi trường thuận lợi cho vi khuẩn phát triển, nguy cơ máu chuyển thành mủ cao, khi đã hoá mủ thì dẫn lưu và điều trị sẽ rất khó khăn. Mặt khác khi tràn dịch, tràn khí khoang màng phổi làm phổi xẹp lại, thông khí hô hấp bị ảnh hưởng có thể dẫn đến suy hô hấp, có thể tử vong
– Dẫn lưu phải triệt để: tức là phải hút hết dịch, hết khí trong khoang màng phổi
Triệt để vì cần để cho phổi nở ra xát thành ngực nếu còn dịch máu sẽ kích thích gây xuất tiết hoặc có thể trở thành mủ màng phổi và loại trừ được khoang trống trong khoang màng phổi
– Kín: Không được để cho không khí lọt qua những chổ hở ở chân ống dẫn lưu thành ngực, qua các chỗ nối của ống dẫn lưu hoặc qua lỗ cuối cùng của ống dẫn lưu nằm ở trong thành ngực
– Một chiều: Nghĩa là dịch và khí chỉ được phéo dẫn lưu từ khoàng màng phổi ra ngoài mà không được phép chảy ngược lại từ ngoài vào trong khaòng màng phổi.
Kín một chiều để đảm bảo duy trì áp lực âm tính trong khoang màng phổi giúp cho phổi nở ra. Kín, 1 chiều còn đảm bảo cho dịch và khí không chảy ngược lại đảm bảo hiệu quả dẫn lưu và không gây nhiễm trùng (Bội nhiễm gây viêm mủ màng phổi)
– Vô trùng tuyệt đối: Các thủ thuật trong khi đặt dẫn lưu và chăm sóc sau khi đặt dẫn lưu phải đảm bảo vô trùng tuyệt đối. Nếu không sẽ gây bội nhiễm vào khoang màng phổi gây nên viêm mủ màng phổi rất nguy hiểm
Dụng cụ dẫn lưu:
Ống dẫn lưu:
– Ống phải đủ to: Kích thước ống phải đủ lớn để khỏi bị tắc
– Ống phải đủ dài: Đủ dài để đặt qua thành ngực bênh nhân vào khoang màng phổi
– Đủ cứng: Cứng để qua thành ngực không bị xẹp, khi hút không bị xẹp lai. Nhưng không được quá cứng vì sẽ gây tổn thương nhu mô phổi, chọc tổn thương các cơ quan xung quanh
– Ống dẫn lưu phải đủ trơn: Trơn để đút ống dẫn lưu vào dễ dàng và hạn chế gây cọ sát tổn thương
– Ống phải đủ trong: để có thể theo dõi được dịch dẫn lưu, tình trạng tắc dẫn lưu.
Loại ống dẫn lưu chuyên dùng cho dẫn lưu khoang màng phổi là ống Argyle. Ống được làm bằng chất dẻo PVC nên hạn chế được một số ngược điểm của các ống dẫn lưu cao su. Thành trong ống được tráng silicon, trên thành ống có một đường chỉ cản quang đi qua lỗ bên cuối cùng trên thành ống nhờ nó ta có thể biết được chính xác vị trí của ống dẫn lưu trong lồng ngực. Có nhiều kích cỡ khác nhau từ 28-32Fr(3 đơn vị Fr= 1mm đường kính)
Phương tiện để đặt ống:
– Đặt ống dẫn lưu qua kìm: Dùng kìm tách cá cơ thành ngực nhưng không thuận lợi bằng dùng một chiếc dùi Troca kiểu Monod. Dùi có mũi tù được lồng qua một vỏ bằng kim loại. Có nhiều cỡ dùi và cỡ vỏ khác nhau. Sau khi đâm dùi(có cả vỏ) vào khoang màng phổi thì rút dùi để lại vỏ rồi luồn ống dẫn lưu đã chọn qua vỏ khoang màng phổi, sau đó rút bỏ vỏ. Cần lựa chọn cỡ dùi thích hợp với cỡ của ống dẫn lưu. Loại dùi này ngắn và co đầu tù nên sử dụng tương đối dễ và an toàn
Ngày nay người ta thường dùng loại ống dẫn lưu đã lạp sẵn trên dùi dùng một lần rồi bỏ(loại ống kiểu Jolly). Đây là loại ống dẫn lưu có một dùi dài và nhỏ làm nòng. Chỉ cần đâm dùi vào khoang màng phổi rút dùi ra là ống dẫn lưu đã được đặt vào khoang màng phổi. Nhưng do dùi dài và nhọn nên khi dùng cần thận trọng có thể làm tổn thương các cơ quan trong lồng ngực
Ống nối(rắc-co): ống nối là những đoạn ống ngắn bằng kim loại, thuỷ tinh hay bằng chất dẻo dùng để nối tiếp giữa các ống(ống dẫn lưu-ống dẫn). Tốt nhất nên sử dụng loại nối trong suốt để có thể quan sát được dịch và khí chảy trong lòng ống. Không nên sử dụng loại ống nối có kích thước quá nhỏ vì có thể bị tắc làm mất tác dụng của dẫn lưu
Ống dẫn: nối tiếp một phần với ống dẫn lưu một phía với chai hứng dịch. Ống phải có cùng cỡ với ống dẫn lưu và nên sử dụng loại ống dẫn trong suốt. Ống dẫn lưu có chiều dài vừa đủ, không dài quá, không cuộn lại thành ống vì sẽ làm mất tác dụng hút khi tiến hành hút theo nguyên tắc xi-phông
Chai hứng: Nếu dẫn lưu theo kiểu xi-phông để cho dịch tự chảy thì chỉ cần một chai hứng. Nếu dùng máy hút thì phải thiết kế một hệ thống hai hoặc 3 chai
Chai hứng cần có dung tích lớn(khoảng 1l) trong suốt, có khắc chia độ và chứa một lượng dịch vô khuẩn nhất định. Chai hứng cần có cổ to, có nút cao su kín. Qua nút đục 2 lỗ. Qua các lỗ luồn khít 2 ống thuỷ tinh(một dài một ngắn). Ống dài được nối với ống dẫn lưu màng phổi và được đặt chìm trong nước vô khuẩn ở trong chai. Ống ngắn chỉ đi qua nút chai mở ra không khí nếu dẫn lưu xi -phông hoặc nối với chai hứng thứ 2 nếu dùng máy hút liên tục. Chai thứ 2 cũng có cùng cỡ cùng kiểu như chai thứ nhất. Chai này có nhiệm vụi đảm bảo an toàn cho máy đề phòng khi hút dịch đầy chai thứ nhất ùa vào máy hút làm hỏng máy
Có thể đặt thêm met chai thứ 3. Chai này có tác dụng điều chỉnh áp lựuc hút. Chai này có 3 ống thuỷ tinh xuyên qua nút, 2 ống ngắn một ống dài. Hai ống ngắn một được nối với chai thứ 2 và một được nối với máy hút, ống dài có một đầu được mở ra không khí, một đầu được ngâm vào sâu vào mực nước trong chai, áp lực trong hệ thống hút sẽ do chiều sâu của đoạn ống ngâm vào trong nước quyết định. Thường ống thuỷ tinh được nhấn sâu vào trong nước từ 10-20cm để duy trì áp lức hút từ -10 đến -20 cm nước. Khi máy hút chạy thì sẽ thấy không khí lọt qua ống và sủi bọt ở trong chai nước này. Nếu không thấy sủi bọt là có điều bất thường hoặc máy hút họăc chạy quá yếu hoặc trong hệ thống hút có chỗ hở hoặc khí từ trong khoang màng phổi thoát ra ngoài quá nhiều
Các hệ thống dẫn lưu:
– 1 bình( dùng ống xiphong hoặc ống hút)
– 2 bình(dùng ống xi phông hoặc ống hút)
– 2 bình + 1 máy hút jeanneret
Kết cấu dẫn lưu trong một máy duy nhất:
+ 2 bình + 1 máy hút Jeanneret
+ 2 bình + máy hút có áp kết
+ 2 bình + hệ thống tiếp nhận máu để truyền máu tự động
Máy hút: Máy hút có những yêu cầu đặc biệt khác với những máy hút dùng trong các hoàn cảnh khác(như máy hút trong phòng mổ).Máy hút màng phổi không cần tạo ra một áp suất thấp lắm thường chỉ dùng áp suất từ -20 đến -50cm nước nhưng lại phải tạo ra một áp suất liên tục ở trong chai hứng
Vị trí đặt ống dẫn lưu:
– Dẫn lưu khí: Liên sườn 2 đường giữa đòn, đầu ống dẫn lưu ở trên cao gần đỉnh phổi và ở phía trước phổi
– Dẫn lưu dịch:
Vị trí đặt: đảm bảo ống dẫn lưu thấp nhất ở tư thế nằm, thường đặt ở LS VI đường nách giữa. Đầu ống dẫn lưu ở sau phổi, ở rãnh sống sườn (Khi phổi nở ra không bị cản trở) không nên đặt đầu dẫn lưu thấp quá sẽ tắc vì các chất đọng lại ở dưới sẽ gây tắc(các fibrin…)
Sau khi đặt ống dẫn lưu không nên đặt máy hút vội để cho bệnh nhân tự thở, sau đó mới hút liên tục với áp lực -20 đến -40cm nước, không được quá -60 cm nước vì thế nhu mô phổi sẽ bị co dúm lại khi hút
Kỹ thuật
Dụng cụ:
– 1 dao mổ, 1 kìm mang kim, 1 bơm tiêm + kim gây tê, 2 kìm Kocher để kẹp ống, 1 sợi chỉ liền kim, 1 bộ dùi (kiểu Monod), một đôi găng tay và một săng mổ
– Ống dẫn lưu có sẵn dùi làm nòng(ống Jolly), ống nối, ống dẫn, chai hứng
– Trong trường hợp không có dùi thì cần thêm một kìm cầm máu cong để tách cơ thành ngực
Tư thế bệnh nhân:
– Bệnh nhân nằm ngửa hoặc nửa ngồi. Bàn tay phía bên mổ đặt phía sau gáy để mở rộng vùng dưới nách và đường nách giữa. Sau khi sát trùng, cạo lông vùng nách, tiến hành trải khăn mổ vô khuẩn. Gây tê tại chỗ bằng novocain
– Sau khi tiêm trong da thành một vùng da cam rộng, đâm kim vào sâu để tiến hành tiêm thuốc tế từng lớp tới màng phổi. Khi qua màng phổi sẽ thấy sức cản ở đầu mũi kim nhẹ đi và có thể đẩy kin vào dễ dàng hơn. Cần chú ý:
+ Qua chiều sâu của kim để ước lượng chiều dày thành ngực
+ Hút bngược lại để xác định một lần nữa tình trạng tràn dịch hoặc tràn khí khoang màng phổi
Kỹ thuật đặt dẫn lưu bằng Troca:
Sau khi thuốc tê đã có tác dụng rạch da dài 1-2 cm chiều dài vừa đủ để đuă dùi hoặc ống dẫn lưu qua. Sau đó dùng đầu mũi dao nhẹ nhàng đâm qua cơ để mở khoang màng phổi
Nếu dùng ống dẫn lưu cóp dùi làm nòng thì cầm ống bằng 2 tay: tay phải nắm chuôi dùi và sẽ là tay đâm dùi. Tay trái có nhiệm vụ điều khiển chiều sâu, ngón cái của bàn tay trái bấm cách đầu mũi dùi một khoảng cách tương đương với chiều dày của thành ngực ước lượng khi gây tê, để ngăn không cho dùi đâm quá sâu
Bằng một lực vừa phải đâm dùi(có lồng ống dẫn lưu) qua thành ngực nếu cần có thể vừa đâm vừa làm động tác khoan để có thể đưa dùi vào dễ dàng hơn. Khi qua màng phổi giữ dùi cố định đẩy sâu ống dẫn lưu vào sâu cho đến khi lỗ cuối cùng lọt vào trong khoang màng phổi
Giữ ống tại chỗ và rút bỏ dùi. Kẹp ngay ống dẫn lưu lại
Nếu sử dụng troca thì chỉ cần dùng tay phải, móng tay ngón cái cũng có nhiệm vụ bấm giữ chiều sâu. Do đầu dùi hơi tù nên khi đâm thường phải dùng met lực hơi mạnh hơn là dùng ống dẫn lưu Jolly. Cần hạn chế tối đa để không khí lọt vào khoang màng phổi. Vì vậy động tác phải liên tiếp nhau rất nhanh: rút nòng, để lại vỏ dùi, bịt lỗ, luồn ống dẫn lưu đã lọt vào khoang màng phổi. Khi lỗ cuối cùng trên thành ống dẫn lưu đã lọt vào trong khoang màng phổi thì ngừng đẩy ống, giữ ống cố định và rút vỏ, kẹp ngay ống dẫn lưu lại
Cố định ống dẫn lưu vào da thành ngực bằng 2 mối chỉ khâu dời, vừa có tác dụng làm khít da thành ngực quanh chân ống dẫn lưu, đồng thời dùng đầu chủ buộc để cố định ống dẫn lưu. Giữa 2 sợi chỉ ccố định tiến hành khâu một sợi chỉ chờ dùng để bịt lỗ chân ống sau khi đã rút ống dẫn lưu
Kỹ thuật đặt dẫn lưu bằng kìm:
Chuẩn bị bệnh nhân như trên. Sau khi rạch da dùng một kìm cầm máu cong tách cơ thành ngực để tạo một đường đi vào khoang màng phổi. Tách màng phổi. Khi có máu ùa ra hoạc có khí sì sụt thì chứng tỏ đã mở đúng vào khoang màng phổi. Mở rộng kìm, qua khe hở được tạo nên luồn ống dẫn lưu vào khoang màng phổi. Khi mắt ống cuối cùng dã lọt vào khoang màng phổi thì rút bỏ kìm. Khâu cố định ống dẫn lưu và khâu mối chỉ chờ giống như trên sau đó nối ống dẫn lưu với chai hứng và mở kìm cặp ống
Tai biến và biến chứng khi đặt Dẫn lưu:
Tai biến trong khi đặt:
– Tổn thương bó mạch thần kinh liên sườn gây đau và chảy máu nên cần phải vô cảm tốt và cầm máu tốt. Điều đó đòi hỏi khi đặt ống dẫn lưu phải đặt ở bờ trên của xương sườn dưới để tránh bó mạch thần kinh liên sườn
– Đau do vô cảm không tốt
– Shock màng phổi: do vô cảm không tốt và do đặt dẫn lưu xong hút liên tục ngay gây giảm áp lực đột ngột làm cuống mạch thần kinh bị co giãn đột ngột. Do đó khi đặt dẫn lưu phải vô cảm tốt, đặt xong không được hút ngay mà phải cho bệnh nhân tự thở sau đó mới hút
– Tổn thương động mạch vú trong gây chảy máu vào khoang màng phổi.
XT: cầm máu
– Chọc vào các tạng bên dưới phổi(khi đặt dẫn lưu thấp): tổn thương gan, cơ hoành
Biến chứng sau đặt dẫn lưu:
– Hội chứng cướp khí: do dò cây khí phế quản khi áp lực hút lớn dẫn đến cướp khí của phổi gây suy hô hấp do đó không nên hút với áp lực quá lớn
XT: Ngừng hút điều trị suy hô hấp(cho bn thở oxy)
– Tuột ống dẫn lưu: XT bịt kín và đặt lại
– Đặt ống dẫn lưu quá cao(trong dẫn lưu dịch), hoặc quá thấp(DL khí): Hiệu quả thấp và gây bội nhiễm, mủ màng phổi
– Đầu ống dẫn lưu tụt ra ngoài nhưng chưa ra ngoài hẳn mà vẫn nằm trên thành ngực hoặc dưới da gây tràn khí dưới da
XT: Tràn khí dưới da ít: không cẫn xử trí gì khí sẽ bị hấp thu hết
Tràn khí nhiều thì rạch da để cho khí thoát đi
– Đầu ống dẫn lưu quá dài chọc vào trung thất: BN có rối loạn tim mạch, chỉ phát hiện được khi chụp XQ
Chăm sóc bệnh nhân sau đặt dẫn lưu:
TD tình trạng hô hấp của BN:
– Xem có khó thở? nhịp thở? tần số thở? nếu bn có khó thở cho nằm đầu cao và cho thở oxy
– Da niêm mạc hồng hay tím tái?
– Hệ thống dẫn lưu có hoạt động ?
– Nghe phổi xem rì rào phế nang có tăng không?
TD tình trạng tại vị trí chân dẫn lưu:
– Khô hay thấm dịch, dịch thấm băng màu gì
– Ống dẫn lưu có được cố định an toàn không
– Nếu băng ướt thì thay băng
TD tình trạng dây nối và bình chứa:
Cách phát hiện ống không bị tắc: nhìn vào thành ống thấy các bọt khí chuyển động theo nhịp thở bệnh nhân chúng tỏ ống lưu thông tốt
Hoặc quan sát mức nước trong đoạn ống thuỷ tinh dài ngâm trong chai hứng. Nếu ống thông suốt thì thấy mức nước được hút lên cao trong lòng ống và lên xưống theo nhịp thở và càng xuống mạnh hơn khi bệnh nhân ho hoÆc thở sâu
– Dây nối có bị tắc và bẩn không? Nếu có thì bơm rửa lại hoặc thay dây
– Bình chứa có được đặt ở nơi an toàn không có thấp hơn giường 60-70cm không?
– Áp lực hút: không được quá cao thường từ -20 đến -40cm nước
– Thường xưyên kiểm tra xem ống dẫn lưu có bị tụt không, có bị hở không bằng cách kẹp từng đoạn ống dẫn lưu (cách các chỗ nối) để kiểm tra
– Cạnh giường của bệnh nhân cần luôn có sẵn 2 kìm Kocher khoẻ để kẹp ống dẫn lưu mỗi khi thay chai hoặc khi cần di chuyển bện nhân. Trước khi vận chuyển thương binh cần phải rút ống dẫn lưu màng phổi
TD dịch và khí hút ra:
– Màu sắc: nhạt dần là bình thường
– Số lượng ít dần là bình thường
– Nếu máu mới chảy ra thì sờ vào ống dẫn lưu thấy ấm, máu chảy ra còn đông, nếu chảy nhiều máu thì có hội chứng mất máu (Máu chảy lâu trong khoàng màng phổi sẽ không đông)
– Khi không còn dịch và khí thoát ra nếu thấy bọt khí vẫn thay đổi theo nhịp thở là không bị tắc ống
Không được vận chuyển BN khi đang dẫn lưu vì
– Không đảm bảo được độ cao của bình chứa tới ngực của bệnh nhân là lúc nào cũng ≥ 60cm
– Di chuyển → ống dẫn lưu tụt hoặc chọc vào các tổ chức xung quanh(nhu mô phổi)
– Do di chuyển → đầu ống dẫn lưu sẽ không còn ở vị trí thích hợp để hút dịch và khí nữa do đó hiệu quả dẫn lưu không đạt được
Rút dẫn lưu: Phải đảm bảo không gây TK trở lại
– Nguyên tắc:
Rút nhanh
Rút dứt khoát
Rút một thì
– ĐK:
Đảm bảo thời gian thường 48-72h
Hết dịch hết khí
Phổi nở sát thành ngực(Kiểm tra bằng XQ, nghe RRPN đều như bên lành)
– KT rút: Khi rút dẫn lưu cần đảm bảo vô khuẩn và hút mạnh. Cắt bở những sợi chỉ cố định. PTV cầm ống bằng tay phải, ngón cái và trỏ cảu tay trái kẹp mép da chỗ đặt ống, bảo bệnh nhân hít vào sâu và nín thở , rút nhanh ống vàd kẹp chặt mép da lại tránh không cho không khí lọt vào khoang màng phổi. Tháo mối chỉ chờ,. Băng vô
Hướng dẫn bệnh nhân tập thở:
Có 3 phương pháp tập thở: tự thở, thổi bóng, phế rung kế
– Tự thở:
+ Bảo bn hít thật sâu hết mức → nín thở → thở ra từ từ
– Thở bóng: Thổi bóng căng hết mức → làm xẹp bóng đi → làm lại. Lúc bắt đầu thổi một quả bóng bay sau đó cần lồng 2 quả bóng vào nhau để thổi
Sau rút dẫn lưu: phải thay băng, TD chân ống dẫn lưu đến khi liền
Ưu nhược điểm của chọc hút và dẫn lưu khoang màng phổi?
Chọc hút:
* Chỉ định:
Tuyến cơ sở không có điều kiện dẫn lưu
TD, TK mức độ ít và vừa
Để chẩn đoán xác định có tràn dịch hoặc tràn khí màng phổi
* Ưu điểm:
Dễ làm trang bị không cần nhiều
Có thể làm được nhiều lần
Trong những trường hợp khoang màng phổi đóng ngăn thì chọc hút có ưu thế
* Nhược điểm là ưu điểm của dẫn lưu
Dẫn lưu:
* Ưu điểm:
Có thể hút liên tục được duy trì áp lực để phổi nở tối đa và tạo được áp lực âm tính trong khoang màng phổi
Có thể dẫn lưu một cách triệt để tạo điều kiện cho phổi nở sát thành ngực
* Nhược điểm:
Trường hợp dày dính màng phổi khoang màng phổi, có các khoang tàn dư không thể dẫn lưu nhiều chỗ được
Không để quá dài ngày(≤ 72h), nếu sau thời gian này khoang màng phổi còn dịch muốn dẫn lưu tiếp phải đặt lại ở vị trí khác


