Xử trí sốc phản vệ
Sốc phản vệ là tai biến dị ứng nghiêm trọng nhất, dễ gây tử vong nếu không được chẩn đoán và xử lý kịp thời. Tính chất nguy kịch của sốc phản vệ gây hoang mang cho mọi người kể cả thầy thuốc và thân nhân bệnh nhân. Bệnh xuất hiện nhanh, ngay lập tức hoặc 30 phút sau khi dùng thuốc, thử test, bị ong đốt hoặc sau khi ăn một loại thức ăn lạ. Triệu chứng bệnh xuất hiện càng sớm thì bệnh càng nặng, tỉ lệ tử vong càng cao. Các đường đưa thuốc vào cơ thể: tiêm tĩnh mạch, tiêm bắp, dưới da, trong da, uống, xông, bôi ngoài da, nhỏ mắt, đặt âm đạo.v.v…đều có thể gây sốc phản vệ, tuy nhiên đường tiêm tĩnh mạch là nguy hiểm nhất. Các loại thuốc, nhất là các thuốc kháng sinh là nguyên nhân chính gây sốc phản vệ. Vì vậy sốc phản vệ là một cấp cứu cần được xử trí nhanh, kịp thời vì dễ dẫn đến tử vong do suy hô hấp cấp và tụt huyết áp.
Sốc phản vệ là một dạng của phản ứng dị ứng typ nhanh (typ reagin, typ phản vệ) phát sinh khi có sự xâm nhập lần thứ hai của dị nguyên vào cơ thể. Sốc phản vệ có đặc điểm tụt huyết áp, hạ thân nhiệt, truỵ tim mạch, tăng tính thấm thành mạch và co thắt cơ trơn. Tuy nhiên trong thực tế có nhiều trường hợp bệnh nhân mới dùng thuốc lần đầu nhưng đã bị sốc phản vệ là do họ đã bị mẫn cảm trước với một loại dị nguyên nào đó có cấu trúc giống với cấu trúc của thuốc, ví dụ người bệnh đã bị nhiễm nấm penicillinum từ môi trường do ăn hoặc hít phải loại nấm này.
Cơ chế và nguyên nhân gây sốc phản vệ
Cơ chế bệnh sinh
Phản ứng quá mẫn tức thì thường kéo theo sự giải phóng các chất trung gian hoá học (mediator) từ tế bào mast và basophil mà cơ chế là do sự kích thích của dị nguyên với kháng thể IgE.
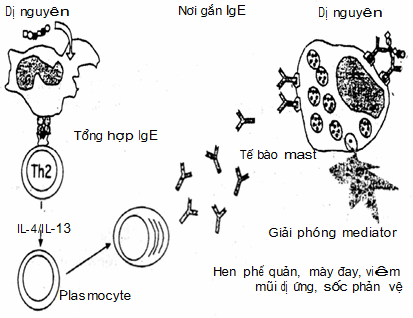
Cơ chế dẫn đến sốc phản vệ
Dị nguyên là những chất có bản chất kháng nguyên hoặc không kháng nguyên có khả năng gây nên trạng thái dị ứng (kích thích tạo kháng thể đặc hiệu IgE).
Kháng thể IgE là kháng thể quan trọng nhất tham gia cơ chế dị ứng được Coca phát hiện năm 1925. Các reagin của người là IgE được Ishizaka tìm ra năm 1967. Trong các bệnh dị ứng hàm lượng IgE trong huyết thanh tăng rất cao. Kết quả sự kết hợp của dị nguyên với kháng thể IgE trên màng tế bào mast là hàng loạt các chất trung gian hoá học được giải phóng.
Kết quả của phản ứng dị ứng nêu trên là hàng loạt các chất trung gian hoá học (mediator) được thoát ra từ tế bào mast và basophil như histamin, serotonin, bradykinin, leucotrien, chất tác dụng chậm của phản vệ (SRS-A: slow reacting substances of anaphylaxis), các prostaglandin, yếu tố hoạt hoá tiểu cầu (PAF – platelet activating factor)…các chất này làm giãn mạch, co thắt cơ trơn phế quản, mày đay, phù Quincke…tạo ra bệnh cảnh lâm sàng của sốc phản vệ.
Sau đây là tác dụng sinh lý của một số chất trung gian hoá học từ tế bào mast và basophil trong sốc phản vệ:
Histamin
Kích thích receptor H1:
Co mạch.
Giãn mạch, phù niêm mạc phế quản.
Tăng tính thấm thành mạch, tăng tiết dịch.
Co thắt cơ trơn phế quản.
Mày đay, phù Quincke, ban đỏ.
Kích thích receptor H2:
Giãn mạch.
Tăng nhịp tim.
Tăng co bóp cơ tim.
Tăng tiết dịch dạ dày.
Serotonin
Có vai trò quan trọng trong phản ứng sốc phản vệ của người và động vật. Chất này gây co thắt cơ trơn phế quản, tăng tính thấm thành mạch, co thắt các mạch máu tim, phổi, não, thận, kích thích các đầu mút thần kinh gây ngứa.
Bradykinin
Co cơ trơn chậm hơn histamin, giãn mạch, hạ huyết áp, tăng tính thấm thành mạch.
Các prostaglandin
Co thắt cơ trơn phế quản, tăng tính phản ứng phế quản (PGD2 gây co phế quản).
PAF (yếu tố hoạt hoá tiểu cầu)
Ngưng kết tiểu cầu, kích thích tiểu cầu giải phóng histamin và các mediator khác, làm tăng tính thấm thành mạch, co thắt cơ trơn và phế quản.
SRS.A
Tăng tính thấm thành mạch và sản sinh IL1, co thắt phế quản.
Leucotrien
Co cơ trơn phế quản.
Tăng tác dụng của histamin.
Sốc phản vệ xảy ra ở nhiều cơ quan nội tạng trong cơ thể do sự tác động của các chất trung gian hoá học kể trên:
Trên hệ tim mạch làm giãn mạch, tụt huyết áp, truỵ tim mạch.
Trên hệ hô hấp: co thắt phế quản gây nghẹt thở.
Trên hệ thần kinh: co mạch não gây đau đầu, hôn mê.
Trên hệ tiêu hoá: tăng tiết dịch, tăng nhu động ruột gây ra ỉa chảy, đau bụng. Làm rối loạn vận động cơ tròn bàng quang, hậu môn gây đái ỉa không tự chủ.
Trên da: gây mày đay, phù Quincke, mẩn ngứa.
Nguyên nhân gây sốc phản vệ
Có rất nhiều nguyên nhân, trong đó thuốc là nguyên nhân hàng đầu, tiếp đến là thức ăn, nọc côn trùng.
Danh mục các thuốc gây sốc phản vệ
Sốc phản vệ và những tai biến do dị ứng thuốc xảy ra ngày một nhiều với những hậu quả nghiêm trọng nhiều trường hợp tử vong. Các thuốc khi vào cơ thể (đều là hapten) phải kết hợp với protein trong huyết thanh hoặc mô mới trở thành dị nguyên hoàn chỉnh có đặc tính kháng nguyên gây nên phản ứng phản vệ.
Các thuốc gây sốc phản vệ ngày càng nhiều, sau đây là những thuốc hay gặp: Penicillin, Streptomycin, Ampicillin, Vancomycin, Amoxycillin, Chloramphenicol, Cephalosporin, Tetracyclin Claforan, Trimazon Neomycin, Nevigram Kanamycin , Erythromycin Lincomycin, Polymycin B Gentamycin.
Các thuốc chống viêm không steroid: salicylat, colchicin, mofen, indomethacin.
Các vitamin: vitamin C tiêm tĩnh mạch là nguyên nhân gây sốc phản vệ hay gặp ở nước ta, tiếp sau là vitamin B1, vitamin B12 dạng tiêm.
Các loại dịch truyền: glucose, nutrisol, alvesin, bestamin, tryphosan.
Thuốc gây tê: procain, novocain, lidocain, thiopental.
Thuốc cản quang có iôt: visotrat.
Các hormon: insulin, ACTH, vasopressin.
Các loại vaccin, huyết thanh: vaccin phòng dại, phòng uốn ván, huyết thanh kháng bạch cầu, uốn ván.
Các thuốc có phân tử lượng thấp: dextran, gamma globulin, dịch chiết phủ tạng.
Các enzym: trypsin, chymotrypsin.
Các thuốc khác: visceralgin, aminazin, paracetamol, efferalgan-codein.
Các nguyên nhân khác gây sốc phản vệ
Thức ăn: Có nhiều loại thức ăn nguồn gốc động vật, thực vật, gây sốc phản vệ như: cá thu, cá ngừ, xôi gấc, tôm, tép, ốc, trứng, sữa, nhộng, dứa, khoai tây, xoài, lạc, đậu nành, chất phụ gia v.v…
Nọc côn trùng: sốc phản vệ xảy ra do ong đốt, rắn, nhện, bọ cạp cắn.
Bệnh cảnh lâm sàng của sốc phản vệ do côn trùng và do các nguyên nhân khác (thuốc – thực phẩm) về cơ bản giống nhau.
Đặc điểm lâm sàng của sốc phản vệ
Sốc phản vệ liên quan đến phản ứng quá mẫn tức thì có thể xảy ra ở những người bị mẫn cảm, có thể tạng dị ứng (atopy) phản ứng quá mẫn tức thì có thể xảy ra tại chỗ hoặc toàn thân ở tất cả các loài với đặc điểm hay gặp nhất là co thắt cơ trơn phế quản và tăng tính thấm thành mạch.
Triệu chứng lâm sàng của sốc phản vệ rất đa dạng, xuất hiện ở nhiều cơ quan nội tạng.
Độ nặng của sốc phụ thuộc vào mức độ nhạy cảm của từng cá thể, số lượng và tốc độ hấp thụ các dị nguyên hay chất lạ vào cơ thể, mặt khác chủ yếu phụ thuộc vào thời gian xử trí điều trị đúng. Những dấu hiệu sớm cần lưu ý: ngứa bàn tay, chân, tê môi, lưỡi, khó thở, nhịp tim nhanh, cảm giác bồn chồn, hốt hoảng.
Các triệu chứng lâm sàng hay gặp ở một số cơ quan
Hệ hô hấp
Phù thanh hầu, dây thanh đới, phù khí quản, co thắt khí quản, phế quản, nghe phổi có ran rít, ran ngáy giống như hen phế quản. Bệnh nhân thấy khó thở, ngạt, tím, suy hô hấp cấp, giảm thông khí phế nang. Một vài trường hợp có thể có phù phổi cấp do tổn thương tăng tính thấm thành mạch.
Hệ tuần hoàn và huyết động
Tình trạng giãn mạch thường có sớm trong sốc phản vệ do hậu quả tác dụng của các chất trung gian hoá học, giãn mạch, tăng tính thấm thành mạch nhanh dẫn đến giảm thể tích tuần hoàn (thể tích máu toàn phần và thể tích huyết tương đều giảm rõ rệt trong sốc phản vệ), nhịp tim nhanh hoặc loạn nhịp, áp lực động mạch giảm do giảm thể tích tống máu.
Sự thiếu ôxy máu, giảm thể tích tuần hoàn dẫn đến toan máu và giảm co bóp cơ tim là giai đoạn nặng của sốc phản vệ. Vì thế cấp cứu giảm thể tích máu là một yếu tố chính trong sốc phản vệ.
Thần kinh
Đau đầu, chóng mặt, run chân tay, lơ mơ, vật vã, nói lảm nhảm, co giật toàn thân, có thể ngất xỉu hoặc hôn mê.
Tiêu hoá
Các chất gây sốc phản vệ là thức ăn, hoa quả và thuốc uống, bệnh nhân đau bụng dữ dội, nôn, buồn nôn, ỉa chảy, đái ỉa không tự chủ, có khi chảy máu tiêu hoá.
Ngoài da
Mày đay toàn thân, phù Quincke, hoặc ban đỏ ngứa.
Toàn thân
Có thể có sốt, vã mồ hôi, rét run, mệt lả v.v…
Sốc phản vệ được chia ra 3 mức độ diễn biến là nhẹ, trung bình và nặng
Diễn biến nhẹ
Với những triệu chứng đau đầu, sợ hãi, chóng mặt, có thể có nổi mày đay, mẩn ngứa, phù Quincke, nôn hoặc buồn nôn, đau bụng, đái ỉa khôg tự chủ, nhịp tim nhanh, huyết áp tụt, khó thở.
Diễn biến trung bình
Bệnh nhân hoảng hốt, sợ chết, choáng váng, ngứa ran khắp người, khó thở, co giật, đôi khi hôn mê, đau bụng, da tím tái, niêm mạc nhợt, đồng tử giãn, mạch nhanh nhỏ, huyết áp tụt hoặc không đo được.
Diễn biến nặng
Xảy ra ngay trong những phút đầu tiên với tốc độ chớp nhoáng. Người bệnh hôn mê, nghẹt thở, da tím tái, mạch huyết áp không đo được, tử vong sau vài phút, hãn hữu kéo dài vài giờ.
Dù diễn biến nhẹ hay trung bình, nặng đều phải dùng ngay adrenalin
Chú ý những diễn biến muộn xảy ra sau sốc phản vệ như viêm cơ tim dị ứng, viêm thận, viêm cầu thận. Những biến chứng này có thể dẫn đến tử vong. Có trường hợp sốc phản vệ đã được xử lý nhưng 1-2 tuần sau đó xuất hiện hen phế quản, mày đay, phù Quincke tái phát nhiều lần.
Tóm lại sốc phản vệ là hậu quả của thiếu oxy máu, giãn mạch, tăng tính thấm thành mạch ồ ạt cấp tính và co thắt cơ trơn phế quản. Vì vậy nguyên nhân tử vong nhanh là do co thắt phế quản gây suy hô hấp và tụt huyết áp kéo dài.
Chẩn đoán sốc phản vệ
Phải nhanh chóng, kịp thời, chủ yếu dựa vào sự xuất hiện nhanh trong vòng vài phút của các triệu chứng kể trên sau khi tiếp xúc với dị nguyên gây phản ứng phản vệ (thuốc, thức ăn, hoá chất đã dùng hay bị côn trùng đốt). Tuy nhiên chẩn đoán sẽ gặp khó khăn khi các triệu chứng này không đủ như chỉ có nổi mày đay hoặc co thắt phế quản cấp trên một bệnh nhân hen. Vì vậy khi chẩn đoán cần lưu ý tới tất cả các triệu chứng nhất là truỵ tim mạch, huyết áp tụt sau khi đưa thuốc hoặc dị nguyên lạ vào cơ thể.
Điều trị sốc phản vệ
Nguyên tắc
Khẩn cấp, tại chỗ và dùng ngay adrenalin.
Phải dùng ngay adrenalin càng nhanh càng tốt vì adrenalin làm thay đổi ngay tức khắc các dấu hiệu nặng do sốc phản vệ gây ra như co thắt phế quản và tụt huyết áp bằng cách làm tăng cAMP trong tế bào mast và basophil. Sự tăng cAMP sẽ ức chế giải phóng các chất trung gian hoá học từ những tế bào này. Adrenalin còn kích thích trên hệ β và α. Kích thích β1của adrenalin làm tăng lực co bóp cơ tim, tăng khối lượng tuần hoàn và điều hoà nhịp tim. Kích thích α làm tăng sức cản ngoại vi, tăng áp lực tâm trương, tăng tưới máu tới động mạch vành, kết quả adrenalin làm tăng lưu lượng tim, tăng huyết áp, tăng cường vận chuyển oxy tới các tổ chức.


