ĐÁI THÁO ĐƯỜNG THAI NGHÉN
Mục tiêu học tập
- Mô tả được các loại đái tháo đường và thai nghén
- Phân tích được các ảnh hưởng của bệnh đái tháo đường khi có thai.
- Trình bày nguyên tắc và hướng điều trị bệnh đái tháo đường trong khi có thai.
- ĐẠI CƯƠNG
Trước khi phát hiện ra Insulin, bệnh đái tháo đường thường là nguyên nhân gây vô sinh hoặc khó có thai. Đối với bà mẹ, bệnh này gây tử vong 2/3 số phụ nữ có thai trong quá trình mang thai, nhưng vấn đề ảnh hưởng lớn của bệnh là đối với thai nhi.
Những năm gần đây, được phát hiện và điều trị cho những thai phụ có bênh đái tháo đường người ta nhận thấy :
– Giảm đáng kể tỷ lệ tử vong chu sinh.
– Vẫn có khoảng 4 – 8% dị dạng bẩm sinh.
– Thai chết trong tử cung.
– Thai nhi có nguy cơ hạ đường huyết sau đẻ
- NHẮC LẠI VỀ BỆNH ĐÁI THÁO ĐƯỜNG
Là bệnh chuyển hóa, có đặc trưng là tăng glucose huyết. Glucose huyết tăng do sự tiết ínsulin bị thiếu, hoặc do insulin có tác dụng kém hoặc do phối hợp cả hai yếu tố trên. Tăng glucose huyết mãn tính trong đái tháo đường dẫn đến những thương tổn, những rối loạn, suy yếu chức năng nhiều cơ quan đặc biệt là mắt, thận, thần kinh và mạch máu.
Ăn uống quá độ làm tăng đường huyết, kích thích tế bào ( của đảo tụy tạng tăng sinh và tăng tiết insulin, gây mập phì do tế bào của cơ thể đón nhận nhiều insulin và sử dụng nhiều glucose để tạo năng lượng và dự trử glycogène và chất béo. Đến một lúc nào đó các tế bào ( của đảo tụy tạng mất đáp ứng với những kích thích gây nên do tăng đường huyết, tế bào đích mất khả năng sử dụng glucose do mất đáp ứng với insulin. Và hậu quả là bệnh đái đường xuất hiện.
- PHÂN LOẠI
Hiện nay có nhiều cách phân loại, dựa vào:
3.1. Ảnh hưởng của insulin
– Đái tháo đường type I: Là loại đái tháo đường phụ thuộc insulin. Đây là dạng nặng, thường xuất hiện sớm khi tuổi còn trẻ. Đôi khi cũng gặp ở người lớn không mập phì. Do các tế bào ( của đảo tụy tạng không đáp ứng với mọi kích thích của insulin, vì vậy trong máu của bệnh nhân không có insulin, đường huyết tăng, gây kích thích sản xuất glucagon là một nội tiết tố làm hạ đường huyết do tế bào ( của tuyến tụy tiết ra. Dạng đái tháo đường này dễ bị biến chứng toan chuyển hóa và phải được điều trị thường xuyên với insulin ngoại sinh.
– Đái tháo đường type II: Là loại đái tháo đường không phụ thuộc insulin. Dạng này thường xuất hiện ở người trưởng thành, trong máu của bệnh vẫn có đủ insulin cho nên trong điều kiện hoạt động bình thường không gây toan chuyển hóa. Nhưng vì tế bào đích không nhạy cảm với insulin và tế bào ( của đảo tụy tạng không đáp ứng tố với glucose trong máu của bệnh nhân nên biến chứng toan chuyển hóa có thể xảy ra một khi nhu cầu của cơ thể tăng.
– Đái tháo đường type II được chia làm hai nhóm nhỏ :
+ Đái tháo đường không phụ thuộc insulin, không mập phì: Dạng này đáp ứng tốt với chế độ dinh dưỡng có kiểm sóat và các chất hạ đường huyết dạng uống. Đôi khi đường huyết không điều chỉnh được tốt thì phải dùng thêm insulin, ít có nguy cơ toan chuyển hóa.
+ Đái tháo đường không phụ thuộc insulin, có béo phì: dạng này thường được gây nên do các yếu tố ngoài tụy tạng, làm cho tế bào đích không nhạy cảm với insulin nội sinh. Bệnh thường xuất hiện ở người trưởng thành và không gây toan chuyển hóa.
3.2.Thời gian mắc bệnh
– Đái tháo đường type B: thời gian mắc bệnh < 10 năm
– Đái tháo đường type C: thời gian mắc bệnh từ 10 đến 20 năm.
– Đái tháo đường type D: thời gian mắc bệnh > 20 năm
– Đái tháo đường type F: khi bệnh đái tháo đường có các bệnh lý về tăng sinh ở võng mạc và hoặc bệnh lý cầu thận.
3.3. Sàng lọc và chẩn đoán bệnh đái tháo đường – thai nghén
3.3.1. Sàng lọc
Bệnh đái tháo đường – thai nghén thường không có triệu chứng lâm sàng rõ, để phát hiện bệnh cần dựa vào test sàng lọc và nghiệm pháp dung nạp đường và nên áp dụng cho những sản phụ có yếu tố nguy cơ như :
– Béo phì, cân nặng của mẹ vượt quá 85kg.
– Trong gia đình có người bị bệnh đái tháo đường.
– Tiền sử bản thân bị bênh đái tháo đường (50% bị lại).
– Tiền sử đẻ con to (> 4,500kg), suy yếu, thai lưu, dị tật bẩm sinh, đa ối…
– Test sàng lọc: Cho sản phụ uống 50g glucose vào giữa tuần 24 -28 của thai kỳ, bất kỳ thời điểm nào trong ngày, bất kỳ thời gian nào sau khi ăn. Nếu glucose huyết một giờ sau khi test ≥ 140mg/dl (7,8mmol/L), những người này cần làm mghiệm pháp dung nạp đường để xác định chẩn đoán.
3.3.2. Chẩn đoán
Có nhiều tiêu chuẩn để chẩn đoán bệnh đái tháo đường. Hội nghị Quốc tế về đái tháo đường đề nghị sử dụng tiêu chuẩn của Carpenter – Coustan với test dung nạp đường như sau:
Cách thực hiện: Lấy máu xét nghiệm đường của sản phụ, rồi cho uống 100g đường, vào buổi sáng, nhịn đói qua đêm ít nhất là 8giờ nhưng không quá 14giờ. Bệnh nhân không hút thuốc trong quá trình test, với các hoạt động thể lực bình thường. Và lấy 3 mẩu máu khác nhau vào 3 giờ liên tiếp để định lượng đường máu.
Bình thường:
+ Khi đói : Đường máu < 95mg/dl (hoặc 5,3mmol/L)
+ Sau 1giờ : Đường máu < 180mg/dl (hoặc 10,0mmol/L)
+ Sau 2giờ : Đường máu < 155mg/dl (hoặc 8,6mmol/L)
+ Sau 3giờ : Đường máu < 140mg/dl (hoặc 7,8mmol/L)
Nếu bệnh nhân có nhiều hơn hoặc bằng 2 trị số glucose huyết cao hơn giá trị trên là đủ tiêu chuẩn chẩn đoán.
3.4. Diễn biến của bệnh đái tháo đường khi có thai
Bệnh đái tháo đường có thể có trước khi có thai gọi là đái tháo đường và thai nghén hoặc chỉ xuất hiện trong khi có thai gọi là đái tháo đường thai nghén.
3.4.1. Bệnh đái tháo đường chưa ổn định
– Ngưỡng thanh thải glucose qua nước tiểu bị giảm, căn nguyên do: tăng tính lọc của cầu thận và giảm tái hấp thu đường ở các ống thận.
– Khả năng dung nạp đường giảm, điều này dẫn đến sự gia tăng đường máu. Dưới tác dụng kép của các glucocorticoid và nhất là nội tiết tố HPL (human placental lactogen) làm cho đường máu có xu hướng tăng thường xuyên và chỉ được duy trì ở mức bình thường bởi sự suy chức năng của tế bào (của đảo Langhans tụy tạng tuyến).
– Sự không ổn định của bệnh đái tháo đường khi có thai rõ nhất :
+ Vào quý đầu: Nguy cơ giảm đường huyết.
+ Vào quý ba: Từng đợt tăng toan chuyển hóa (acido-cétose.)
– Nhìn chung, những nhu cầu của insulin gia tăng vào giữa tuần lễ thứ 16 đến thứ 20 của thời kỳ thai nghén, để rồi ổn định cho đến cuối thai kỳ khi không có nhiễm trùng, không có mệt mỏi hay có chấn thương về tinh thần. Những nhu cầu này giảm ngay lập tức sau khi đẻ, rối sau đó trở về với mức như trước khi có thai.
3.4.2. Bệnh đái tháo đường có biến chứng
Đặc biệt là các thương tổn ở nhãn cầu, và thận, biến chứng cao huyết áp do thai, đa ối.
3.5. Ảnh hưởng của bệnh đái tháo đường khi có thai
Bệnh đái tháo đường có thể gây nên các biến chứng bất kỳ thời điểm nào của quá trình thai nghén :
– Trong quá trình mang thai:
+ Sẩy thai tự nhiên: 15 – 20%
+ Thai chết trong tử cung, thường xẩy ra vào khoảng tuần lễ 36 trở đi, thường kết hợp với đa ối.
+ Dị dạng thai nhi có khoảng 10 – 15%.
+ Thai to (4,5-6kg). Bệnh bào thai khi khi mẹ bị bệnh đái tháo đường phụ thuộc vào lượng đường huyết của mẹ. Đường huyết cao dẫn đến việc tăng dung nạp glucide và insulin huyết thai nhi tăng.
– Trong khi sinh: có 3 biến chứng hay gặp đó là
+ Đẻ khó cơ học, thai nhi khó lọt.
+ Đẻ khó do thai to, vì đường kính lưỡng mỏm vai lớn hơn 12cm.
+ Chảy máu vào giai đoạn bong nhau.
– Với trẻ sơ sinh:
+ Thai to với sự phì đại các tạng phủ như: gan to, lách to, tim to….phù mọng, tích mỡ dưới da quá dày và phì đại đảo tuyến Langhans.
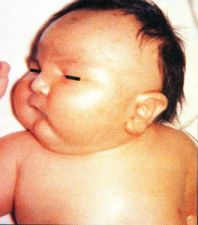
Hình 1. Trẻ sơ sinh có mẹ bị đái tháo đường
+ Nguy cơ mắc bệnh màng trong, ứ trệ hệ tiểu tuần hoàn dẫn đến phù phổi cấp tính ngay sau đẻ.
+ Thai nhi dể bị suy với các dấu hiệu thần kinh cơ như co giật sơ sinh do hạ calci máu sơ sinh. Hạ đường huyết sơ sinh xuất hiện rõ nhất vào giờ thứ 3 sau đẻ, giảm kali máu.
– Hiện nay, nhờ vào sự săn sóc tích cực và điều trị bệnh chúng ta đã thấy có một sự thay đổi rõ về bệnh đái tháo đường và thai nghén. Những nguy cơ cần để ý đến là:
+ Cần chú ý đến những bất thường nhỏ nhất ngay cả khi bệnh đái tháo đường ổn định.
+ Tăng huyết áp và tiền sản giật.
+ Nhiễm trùng đường tiểu.
+ Dọa sinh non.
+ Suy thai mãn tính.
Khi chúng ta phát hiện ra những nguy cơ trên thì tiên lượng của mẹ và con khả quan hơn.
– Tỷ lệ tử vong chu sinh giảm (2.7%) Ở Bệnh Viện Port-Royal từ năm 1971 – 1981 khi nghiên cứu # 370 thai phụ có bệnh đái tháo đường và 4% dị dạng bẩm sinh (C. Tchobroutsky) .
– Nhìn chung thai chết trong tử cung # 2,1% cũng ở Bệnh Viện Port-Royal (Pháp).
– Số lượng bệnh màng trong cũng giảm nhờ vào việc điều trị làm trưởng thành phổi của thai nhi.
– Tuy nhiên tỷ lệ dị dạng bẩm sinh vẫn còn cao, đặt biệt là dị dạng về tim của thai nhi. Điều kiện thuận lợi để gây ra dị dạng này vẫn chưa được biết rõ. Nhưng người ta thấy có một sự liên quan giữa sự dị dạng này và những bà mẹ có các vết thương thóai hóa hoặc có thai vào tuần lễ đầu ở những bà mẹ có bệnh đái tháo đường mà không được phát hiện.
3.6. Hướng điều trị
3.6.1. Nguyên tắc điều trị
– Phải có một sự cộng tác có hiệu quả giữa bác sỹ sản khoa và bác sỹ chuyên nghành đái tháo đường.
– Nên điều trị ở những trung tâm chữa bệnh đái tháo đường.
3.6.2. Theo dõi bà mẹ
– Ngay từ khi có thai, thai phụ phải được theo dõi bởi bác sỹ sản khoa và bác sỹ chuyên ngành đái tháo đường.
– Thai phụ nên nhập viện ở khoa chữa bệnh đái tháo đường với hy vọng:
+ Chuẩn hóa chế độ tiết thực: từ 1800 – 2000Kcal/ngày và 180 – 200g đường chia làm 3 bữa ăn trong ngày.
+ Chia liều insulin sử dụng làm 3 lần/ngày – đêm.
+ Phải hướng dẫn cho thai phụ: Được tự xét nghiệm đường máu 6 lần mỗi ngày. Thứ hai phải xác định ngưỡng glucose ở thận của thai phụ. Thứ ba là phải được sử dụng liều insulin phù hợp và chế độ ăn hằng ngày.
– Nhiễm trùng đường tiểu, tăng huyết áp, định lượng protein niệu và phát hiện những tổn thương ở đáy mắt. Xác định tuổi thai bằng siêu âm.
– Các nhà sản khoa và đái tháo đường phải khám thai phụ thường xuyên về tình hình bệnh cứ 15 ngày một lần, và nhiều hơn nữa một khi mà bệnh xuất hiện những biến chứng như: Tăng trọng lượng, tăng huyết áp, protein niệu, tăng a.uric máu, xét nghiệm tế bào vi trùng đường tiểu và kiểm tra thường xuyên đường máu.
– Mục đích của điều trị là làm thế nào cho đường máu về gần với mức bình thường, thứ nữa tránh các bệnh lý của thai nhi do đái tháo đường gây nên.
– Thai phụ nên nhập viện ở khoa sản từ tuần 32 – 34 của thai kỳ, một đôi khi muộn hơn cũng có thể được.
3.6.3. Theo dõi thai nhi
Thai nhi phải được theo dõi sát bằng:
– Siêu âm nhiều lần để phát hiện dị dạng, sự tăng trưởng.
– Phải định lượng estradiol niệu và huyết thanh hằng ngày cho đến cuối thai kỳ.
– Ghi nhịp tim thai bằng monitoring sản khoa một đền hai lần ngày vào cuối thai kỳ.
– Thai phụ tự ghi nhận các cử động của thai nhi 3lần/ngày, mổi lần 30phút.
– Xét nghiệm tỷ L/S trong nước ối để xác định độ trưởng thành của phổi thai nhi trước khi quyết định chấm dứt thai kỳ.
3.6.4. Sự sinh đẻ
– Nếu bệnh đái tháo đường đã ổn định. thì có thể đợi đến 38 tuần hoặc cho đến khi đủ tháng để sinh.
– Trong thực tế, thái độ xử trí có thể thay đổi tùy theo type đái tháo đường:
+ Ở bệnh đái tháo đường type B (thời gian diễn biến của bệnh <10 năm) và C (thời gian diễn biến của bệnh từ 10 đến 20 năm) mà đã không có biến chứng nào. Xét nghiệm nước ối được tiến hành từ tuần thứ 36 hoặc 37 của thai nghén. Nếu tỷ L/S là bằng hoặc lớn hơn 2 lần thì em bé có thể sống được điều này cho phép khởi phát chuyển dạ. Nếu sự trưởng thành phổi chưa thực hiện được thì xét nghiệm nước ối sau 8 ngày.
+ Ở bệnh đái tháo đường type D (thời gian diễn biến của bệnh > 20 năm hay có sự hiện diện của các thương tổn thoái hóa) và F (có các bệnh lý về tăng sinh ở võng mạc và hoặc bệnh lý cầu thận) hoặc một khi mà thai nghén có biến chứng như cao huyết áp, viêm mủ cầu thận…. thì xét nghiệm nước ối được thực hiện vào đầu tuần lễ thứ 35 của thai nghén.
+ Đối với đái tháo đường không ổn định thì phát khởi chuyển dạ từ khi có dấu hiệu trưởng thành ở phổi của thai nhi.
– Sự sinh đẻ bằng đường âm đạo nên được thực hiện khi mà điều kiện phần mềm và khung chậu tốt (ở người con rạ), nhưng vấn đề thường nhất là mổ lấy thai (đa số được thực hiện ở nguời con so), khi mổ lấy thai nên gây mê toàn thân, hay gây tê vùng (ngoài màng cứng) sau khi đã đạt được tỷ đường máu ở mức bình thường trong nhiều giờ trước khi tiến hành phẫu thuật.
3.6.5. Hậu sản
Săn sóc hậu sản cũng cần chú ý đến khả năng dể bị nhiễm trùng hậu sản, nhiễm trùng đường tiểu với kháng sinh dự phòng.
Nên khuyên sản phụ triệt sản khi có đủ con, nhất là những trường hợp đái tháo đường đã có biến chứng.
Vấn đề ngừa thai nếu muốn dùng chỉ kê đơn với các thuốc tránh thai chỉ có progesteron đơn thuần.
3.7. Những hình thái lâm sàng đặc biệt
3.7.1. Tình trạng tiền đái tháo đường
Thai phụ có các dấu chứng như sau: mập, thai nhi có trọng lượng quá mức bình thường (> 4kg). Các xét nghiệm gây tăng đường máu là bình thường, tuy nhiên các tai biến và các biến chứng do bệnh đái tháo đường cho thai và cho mẹ cũng có thể xảy ra.
3.7. 2. Tình trạng đái tháo đường tiềm tàng
Thường được phát hiện khi :
– Tiền sử các nhân hoặc gia đình (thai to, thai dị dạng, thai chết trong tử cung)
– Đường máu lúc đói và sau khi ăn từ tuần lễ thứ 28 của thai kỳ bằng hoặc lớn hơn 1,40g/l.
– Thử nghiệm tăng đường máu có gợi ý, đường huyết tăng (1,45g) và thời gian trở về bình thường là 120 phút.


