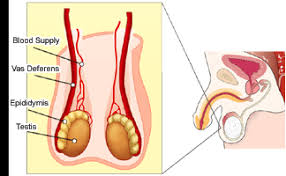
VÔ SINH DO TINH HOÀN
- Bất thường về nhiễm sắc thể
Hội chứng Klinefelter, bệnh lý của XX (các rôì loạn X, hội chứng đảo ngược sinh dục), hội chứng XYY
- Hội chứng Noonan (hội chứng Turner nam giói)
- Loạn dưỡng cơ (myotonic dystrophy)
- Không tinh hoàn hai bên [bilateral anorchia (vanishing testes syndrome)]
- Hội chứng tế bào Sertoli (không tế bào mầm – germinal cell aplasia)
- Nhiễm độc sinh dục (Gonadotoxins) do thuốc, do tia xạ
- Viêm tinh hoàn (orchitis)
- Sang chấn
- Bệnh hệ thống [suy thận, bệnh gan, bệnh máu (bệnh hồng cầu hình liềm – sickle cell disease)]
- Tinh hoàn ẩn (cryptorchidisme)
- Dãn tĩnh mạch thừng tinh (varicocele)
Rối loạn nhiễm sắc thể
Nghiên cứu trên 1.263 cặp vợ chồng vô sinh, người ta tìm thấy tỷ lệ rôì loạn thể nhiễm sắc ở nam giới là 6,2%. Trong nhóm tinh trùng dưới 10 000 000, tỷ lệ rối loạn tăng lên 11%; trong nhóm không tinh trùng, tỷ lệ rôì loạn tăng lên 21%. Các rối loạn có thể là D-D chuyển đoạn, bất thường hình nhẫn (ring abnormalities, reciprocal translocation) và các rối loạn khác.
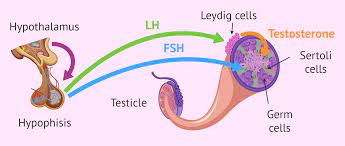
Hội chứng Klinefelter gặp ở nam giới có thừa nhiễm sắc thể X, nhiễm sắc đồ thường gặp là 47.XXY, thể cổ điển có hình khảm 46,XY/47,XXY. Tỷ lệ gặp 1: 500 nam giới. Đặc điểm là tinh hoàn bé, chắc, sinh dục thứ phát không trưởng thành, không tinh trùng và có vú. Chẩn đoán thường chậm, thường sau tuổi dậy thì mới biết. Tinh hoàn nhỏ dài khoảng 2cm, thể tích tương đương 12ml. LH, FSH trong huyết tương cao. Testosteron bình thường rồi thấp dần theo tuổi. Estradiol trong huyết tương lại cao. Tỷ lệ E2/T cao hơn bình thường nên phát triển tuyến vú. Khoảng 10% bệnh nhân của hội chứng này có hình ảnh nhiễm sắc đồ hình khảm, nên hội chứng ít nặng hơn, và hãn hữu có người có con được. Một số người có bệnh tâm thần, dễ mắc bệnh phổi. Điều trị chủ yếu là dùng androgen với mục đích phục hồi chức năng sinh dục và phát triển dấu hiệu nam tính. Còn điều trị vô sinh thì không thể được.
Bệnh lý XX, hoặc hội chứng đảo ngược (XX disorder or reversal syndrome) là một thể của hội chứng Klinefelter. Các dấu hiệu lâm sàng giống như hội chứng nói trên, nhưng chiều cao trung bình của bệnh lý XX thấp hơn người bình thường, lỗ đái thấp và suy giảm trí tuệ. Những bệnh nhân này có nhiễm sắc đồ bình thường 46,XX. Mâu thuẫn này có thể cắt nghĩa bằng sự có mặt của kháng thể H-Y và có thê có nhiễm sắc Y ở đâu đó tại u tế bào mầm. Tỷ lệ gặp cũng giông như hội chứng Klinefelter 47,XXY, nhưng hình thái có nhiều thể khác nhau. Tinh dịch đồ có thể có từ 0 đến số lượng tinh trùng bình thường. Một sô’ có thê xa lánh cộng đồng. LH và testosteron bình thường, FSH có thể thay đổi tuỳ theo tổn thương tế bào mầm nhiều hay ít. Không có khả năng điều trị vô sinh.
Hội chứng Nooman gặp ở nam giới với hội chứng Turner, 45,xo. Triệu chứng lâm sàng là người thấp, có màng cổ, tai thấp, xương trụ cong, hô’ mắt không bình thường, dị dạng tim mạch. Phần lớn bệnh nhân nam hội chứng Noonan có tinh hoàn ẩn, sinh tinh giảm và vô sinh. Chức năng tinh hoàn giảm, LH và FSH trong huyết tương cao. Nhiễm sắc đồ thường hình khảm XO/XY. Không có khả năng điều trị vô sinh.
Loạn dưỡng cơ (myotonic dystrophy) gặp ở người cơ dãn chậm chạp sau khi co. Triệu chứng lâm sàng trì độn, hói và teo tinh hoàn. Rối loạn nhiễm sắc đồ có tính di truyền gặp ở 80% bệnh nhân teo tinh hoàn. Tuổi dậy thì phát triển bình thường. Tinh hoàn bé phát hiện muộn khi đã trưởng thành. Chức năng tế bào Leidig bình thường và không phát triển tuyến vú.
Không tinh hoàn hai bên (bilateral anorchis / vanishing testes syndrome) rất ít gặp, khoảng 1/20 000 người đàn ông. Sau khi sinh đã không nắn thấy tinh hoàn. Khi trưởng thành không phát triển các dấu hiệu sinh dục thứ phát. Nhiễm sắc đồ bình thường. LH & FSH trong huyết tương rất cao và testosteron rất thấp. Khi thai còn trong tử cung, tinh hoàn biến đi; có thể do xoắn, sang chấn, tổn thương mạch máu hoặc do viêm. Tuy nhiên, tổ chức tinh hoàn có thể có hoạt động trong 3 tháng đầu của thai nghén để có thể hoàn thành sự phát triển các ông sinh sản và bộ phận sinh dục ngoài được biệt hoá theo hướng nam giới bình thường. Testosteron không thể tăng cao khi kích thích bằng HCG. Bệnh nhân có hình dạng trung tính, cao, chi dài và không phát triển tuyến vú. Điều trị thay thế testosteron, không có khả năng điều trị vô sinh.
Hội chứng tế bào Sertoli đơn thuần hoặc không có tế bào mầm bam sinh (Sertoli-cell-only syndrome or germinal cell aplasia). Bệnh không có tế bào mầm bẩm sinh, khiếm khuyết về mặt di truyền (genetic defects) hoặc kháng androgen. Sinh thiết tinh hoàn không tìm thấy tế bào mầm. Lâm sàng không tinh trùng nhưng hội chứng nam tính bình thường, tinh hoàn cũng có mật độ bình thường, nhưng kích thước thì bé hơn bình thường, không phát triển tuyến vú. Testosteron và LH bình thường, nhưng FSH lại cao. Đôi khi nguyên nhân là do tĩnh hoàn bị sưng, tinh hoàn ẩn, hoặc tổn thương do tia xặ. Như vậy thì tổ chức học tinh hoàn không đồng nhất, xơ hoá hoặc thoái hoá hyalin. Không có khả năng điều trị vô sinh.
Nhiễm độc sinh dục (Gonadotoxin) như trong trường hợp dùng thuốc hay tia xạ để điều trị làm ảnh hưởng đên liên bào mầm. Hoá trị liệu ung thư có thể làm tổn thương đến tế bào mầm. Các tế bào mầm tuổi trước dậy thì có khả năng kháng với thuổc độc dược hơn là ở tuổi trưởng thành. Các thuốc như cyclophosphamid và nitơ mustard có độc tính đặc biệt với tinh hoàn. Trên vài bệnh nhân, có thể giữ tinh trùng đông lạnh trước khi áp dụng hoá trị liệu ung thư. Cyproteron, ketoconazol, spirolacton và rượu tất cả đều gây cản trở đến sự tổng hợp testosteron. Cimetidin là loại đôi kháng testosteron, làm ức chế sự hoạt động của testosteron ngoại biên. Những người đàn ông này thường có vú to và số’ lượng tinh trùng giảm.
Các loại thuốc như cần sa, heroin, methadon làm cho mức testosteron giảm mà không làm tăng mức LH. Điều này cắt nghĩa có bất thường vùng trung ương cũng như chức năng tinh hoàn đều có tổn thương. Loại thuốc dibromochloropropan cũng có ảnh hưởng đến chức năng tinh hoàn. Các tế bào mầm đặc biệt dễ mẫn cảm đôi với tia xạ, trong khi đó tế bào Leidig lại đề kháng với tia xạ. Khi tiếp xúc với tia dưởi 600 rads, tế bào mầm bị tổn thương nhưng dễ phục hồi. Tiếp xúc với liều cao hơn, tế bào mầm bị tổn thương và khó phục hồi. Sự sinh tinh chỉ có thể phục hồi sau nghỉ tiếp xúc với liều thấp tia xạ 2-3 năm. Chức năng tinh hoàn có trở lại bình thường thì mức FSH mới bình thường.
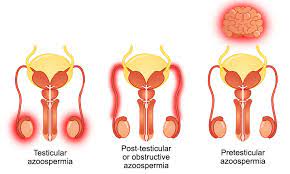
Viêm tinh hoàn. Tỷ lệ gặp khoảng 15-25% ở người đàn ông mắc bệnh quai bị, viêm tinh hoàn thường ở một bên. Viêm tinh hoàn hai bên gặp 10% người bị quai bị. Tinh hoàn sẽ bị teo đi trong vòng 1 tháng đến 6 tháng hoặc 1 năm. ít hơn 1/3 người bị viêm tinh hoàn hai bên có thể phục hồi sự sinh tinh trở lại bình thường.
Sang chấn. Những trường hợp ngã đập xuống một vật cứng, hoặc kẹp cánh cửa có thể làm giập tinh hoàn, hậu quả có thể làm teo tinh hoàn. Các phẫu thuật vùng bẹn có thể làm tổn thương mạch máu nuôi tinh hoàn hoặc làm tổn thương thừng tinh.
Các bệnh toàn thể như suy thận, tăng urê huyết có thể làm giảm tình dục, liệt dương, phá huỷ sự sinh tinh, có vú. LH và FSH huyết tương tăng cao, testosteron hạ thấp. Nguyên nhân thiểu năng tuyến sinh dục trong bệnh nhân suy thận có thể có nhiều yếu tố. Người ta tìm thấy PRL cao trong 1/4 số bệnh nhân suy thận. Tăng E2 cũng có thể xảy ra. Thuốc điều trị tăng huyết áp trong suy thận cũng đóng góp vào hiện tượng liệt dương,urê cao và thiểu năng sinh dục. Sau ghép thận có thể phục hồi chức năng sinh dục do làm giảm được urê huyết.
Bệnh xơ gan ở đàn ông có tỷ lệ cao teo tinh hoàn, liệt dương và to vú. Testosteron giảm thấp. Estradiol tăng cao là kết quả của chức năng gan kém chiết xuất androgen, nhưng lại tăng chuyển đổi sang estrogen ngoại biên. LH và FSH hơi cao, còn testosteron thì hơi thấp. Uống rượu nhiều cũng làm giảm sự tổng hợp testosteron.
Bệnh tế bào hình liềm là bệnh có thể phôi hợp vởi đàn ông thiểu năng sinh dục.
Thiếu sót trong tổng hợp testosteron có nguyên nhân di truyền, thiếu men thể hiện trên lâm sàng là đàn ông thiếu dấu hiệu nam tính và dị dạng sinh dục ngoài.
Thê kháng androgen gặp ỏ đàn ông vô sinh, cơ quan sinh dục ngoài bình thường. Các thể này đểu không có khả năng điều trị vô sinh. Chẩn đoán dựa vào dấu hiệu bất thường của các receptor androgen khi cấy các nguyên bào sợi của da cơ quan sinh dục. Đặc điếm là có sự tăng cao mức testosteron và LH. Giá thành đắt nên không sử dụng trong chẩn đoán vô sinh.
Tinh hoàn ẩn (cryptorchidism). Tỷ lệ gặp 0,8% nam giới trưởng thành. Tinh hoàn không xuống đến bìu sau 2 tuổi là bất thường. Tinh hoàn ẩn có thế bình thường hoặc loạn sinh. Chất lượng tinh dịch thường nghèo nàn khi cả hai tinh hoàn không xuống được dưới bìu. Mức FSH và LH có thể bình thường, chứng tỏ có sự trả lời bình thường đốì với LH và FSH do đó có thể kích thích chức năng tinh hoàn.
Dãn tĩnh mạch bìu (scrotal varicocele) là nguyên nhân thường gặp ở nam giới vô sinh. Đó là kết quả của sự thu hồi máu của tĩnh mạch tinh do thiếu van. Sự thiếu sót van này thường gặp ở tĩnh mạch tinh trong phía trái có đường đi thẳng dẫn đến dãn tĩnh mạch bìu bên trái (90%). Dãn tĩnh mạch bìu bên phải ít gặp hơn bởi vì tĩnh mạch tinh trong bên phải đi chéo và xuất phát từ tĩnh mạch chủ (vena cava). Nếu chỉ có dãn tĩnh mạch đơn thuần bên phải thì phải nghĩ đến bệnh tắc mạch huyết khôi hoặc u hoặc đảo ngược xoang. Tần sô’ gặp dãn tĩnh mạch thừng tinh trong dân sô’ khoảng 20% và trong sô’ vô sinh nam là 40%. Năm mươi phần trăm trong sô’ nam dãn tĩnh mạch thừng tinh có chất lượng tinh trùng bất thường, do đó những người dãn tĩnh mạch thừng tinh cũng có thể có con được. Đe giải thích sự sinh tinh bất thường trong dãn tĩnh mạch thừng tinh, có thể dựa vào lý thuyết sau:
- Tăng nhiệt độ tinh hoàn do sự ngừng trệ ở tĩnh mạch.
- Có dòng máu ngược chiều của các chất chuyến hoá độc từ thượng thận và thận đưa đến.
- Máu nhiễm các tế bào mầm thiếu oxy; và
- Sự thiếu sót trong trục dưởi đồi – tuyến yên – tuyến sinh dục.
Những nghiên cứu gần đây cho thấy sự tăng nguồn mạch máu ở hai bên tinh hoàn và sự tăng nhiệt làm giảm sự sinh tinh.
Nhưng đáng tiếc, có ít nhất 25-40% vô sinh nam không tìm thấy nguyên nhân gây bệnh. Hy vọng rằng sự nghiên cứu sâu sinh lý sinh sản những năm sau này sẽ trả lời.