Đọc bài>>BỆNH VÚ LÀNH TÍNH
KHÁM VÚ VÀ CÁC PHƯƠNG PHÁP THĂM DÒ TUYẾN VÚ
5.1. Khám vú
Đối với phụ nữ chưa mãn kinh thời điểm khám vú tốt nhất từ ngày thứ 8 đến ngày thứ 10 của chu kỳ kinh. Với phụ nữ mãn kinh hoặc đã cắt tử cung nên chọn vào một thời điểm cố định để khám.
Thực hiện các bước của quá trình khám ở 2 tư thế:
– Đứng thẳng, tay chống hông
– Nằm với tay vòng qua đầu.
5.1.1. Quan sát: Sự cân đối của vú, biến dạng, biến đổi của da, thay đổi màu sắc
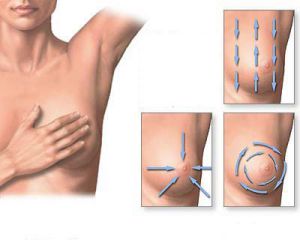
5.1.2. Sờ nắn hai bên vú
– Khám vú theo đúng phương pháp tất cả các khu và dưới núm vú (khám trên và dưới từ trái qua phải hoặc khám theo xoắn ốc bắt đầu từ núm vú đi ra ngoài)
– Kiểm tra xem có dịch chảy từ núm vú, những thay đổi ở da
– Ghi nhận các kết quả khám theo từng vùng và theo chiều kim đồng hồ, kích thước, tính đồng đều (dạng nang, rắn, mềm-đàn hồi), di động, có ranh giới ngoại tiếp rõ ràng hay (ngược lại, có thể một phần của nhu mô vú), căng đau.
– So sánh giữa vùng nghi ngờ với vùng đối diện vú bên kia .
– Khám các hạch bạch huyết: vùng nách, vùng trên xương đòn
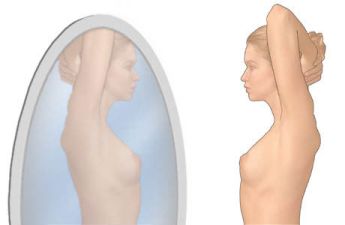
Hình 3. Tư thế tự quan sát vú
5.2. Các xét nghiệm
5.2.1. Chụp vú
– Nên tiến hành chụp kiểm tra hàng năm vào độ tuổi 50-60, còn đối với độ tuổi 40-50 và trên 65 hiện còn nhiều ý kiến tranh luận xung quanh việc có cần chụp kiểm tra hàng năm hay không. Việc chụp không đưa lại kết quả đủ độ nhạy và đặc hiệu ở phụ nữ trẻ vì mật độ của vú khi chụp cao hơn.
– Độ nhạy: 80-94%: độ nhạy của kết quả sẽ tăng lên theo tuổi. Độ nhạy sẽ giảm đáng kể ở những phụ nữ thuộc giai đoạn tiền mãn kinh. Độ đặc hiệu: khoảng 95-98%
– Kết quả chụp vú (mammography) khi có khối bất thường ở vú để chẩn đoán khác với kết quả chụp vú mang tính sàng lọc, kiểm tra và thủ thuật này cần được tiến hành theo một qui trình khác. Chụp vú chẩn đoán có thể gồm: nhìn tổng quát, chụp từng điểm, chụp để lấy hình ảnh tiếp tuyến v.v.
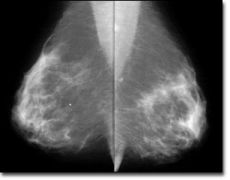
Hình 5. Hình ảnh chụp vú
– Chụp vú trong trường hợp khối bất thường sờ nắn trước tiên nhằm sàng lọc và kiểm tra bên vú đối xứng xem có khối ung thư không phát hiện được qua sờ nắn (3% các trường hợp có khối ung thư cả 2 bên vú). Một kết quả chụp vú bình thường với sự có mặt của khối u sờ nắn được thường có khoảng 15-20% cũng không cung cấp thêm thông tin nào khác.Do đó cần tiếp tục kiểm tra thêm (sinh thiết).
– Chụp vú không thể giúp phân biệt chính xác những khối u lành và ác tính, tuy nhiên, trong một số trường hợp có thể giúp cung cấp thêm thông tin định dạng khối u. Theo một đánh giá (Layfield), kết quả chụp vú bị diễn giải nhầm là u lành tính trong 8% các trường hợp mắc ung thư và được chẩn đoán là ung thư trong 16% các ca có khối u lành tính. Kết quả phân tích hệ thống BI-RADS gần đây cho thấy 20% trường hợp ung thư vú được chẩn đoán là bình thường và 0% trường hợp nghĩ nhiều tới u ác tính khi không có ung thư (20% trong các trường hợp lành tính được diễn giải theo kết quả BI-RADS 3 hoặc 4). Chính vì vậy, cần những xét nghiệm tiếp tục để khẳng định kết quả chẩn đoán.
– Kết quả chụp vú cần được ghi nhận một cách hệ thống. Một trong những hệ thống lưu trữ phổ biến là phân loại BI-RADS (Viết tắt của Hệ thống báo cáo kết quả chẩn đoán hình ảnh và dữ liệu liên quan tới bệnh vú) của Trường đào tạo chẩn đoán X-quang của Hoa Kỳ:
- Đánh giá chưa đầy đủ, cần thêm các chẩn đoán hình ảnh
- Bình thường
- Bất thường lành tính
- Có khả năng lành tính/ có khả năng ác tính. Cần tiếp tục theo dõi thêm một giai đoạn ngắn: 2% nguy cơ mắc ung thư.
- Nghi ngờ khối u ác tính
- Được coi là ác tính tới khi tìm được bằng chứng khẳng định chẩn đoán
5.2.2. Siêu âm
– Không được coi là xét nghiệm sàng lọc phù hợp vì độ nhạy thấp
– Hỗ trợ cho chụp vú trong trường hợp cần phân biệt giữa u nang và khối đặc
– Có thể bắt đầu bằng siêu âm và/ hoặc làm tách biệt (trước khi chụp vú) đối với phụ nữ trẻ (dưới 35 tuổi) có nghi ngờ khối u nang.
– Có ích lợi trong việc hướng dẫn chọc hút sinh thiết đối với các khối u nang hoặc định vị các điểm can xi hoá hoặc các khối rắn trong quá trình sinh thiết trung tâm khối u.
5.2.3. Chọc hút bằng kim
– Ngược với chọc hút bằng kim nhỏ (FNA), đây là việc chọc hút nang có sử dụng bơm tiêm và kim chuẩn không hút các tổ chức tế bào. Đây là một thủ thuật đơn giản, rẻ tiền, và người làm cần được huấn luyện cơ bản. Dịch hút có máu cần được gửi đi làm tế bào học và cần thực hiện chọc hút bằng kim nhỏ hoặc sinh thiết tổ chức.
– Trong trường hợp dịch hút trong, không cần làm tiếp các thủ thuật khác, nang tiêu biến, không tái phát và quả chụp vú cho kết quả bình thường.
– Chụp vú cần tiến hành cùng với việc chọc hút nang ngay cả trong trường hợp dịch hút từ nang trong. Việc chọc hút có thể làm trước hoặc sau chụp vú, tuy nhiên, cần nhớ việc chọc hút ngay trước khi chụp vú có thể tạo ra khối huyết tụ, khối này có thể che khuất hoặc ảnh hưởng một phần hình ảnh chụp vú. Nên chờ 2 tuần giữa các thủ thuật này.
– Khi nang vú được xác định qua chụp vú nhưng không thể sờ nắn được, có thể tiến hành chọc hút với sự hướng dẫn của siêu âm. Đối với những khối u sờ nắn được, việc chọc hút có thể không cần tới sự hỗ trợ của siêu âm.
5.2.4. Chọc hút bằng kim nhỏ (FNA): Đây là thủ thuật hút các tổ chức tế bào sử dụng một bơm tiêm đặc biệt và các kỹ thuật hút tổ chức tế bào.
Đây là thủ thuật mang tính chẩn đoán và điều trị (giảm đau). Vì lý do này, siêu âm sẽ là thủ thuật được lựa chọn nhiều hơn để chẩn đoán các nang sờ nắn được.
Đảm bảo gần 100% độ đặc hiệu. Các kết quả dương tính giả có thể xảy ra với hoại tử mỡ, viêm vú, các u nhú ống dẫn sữa, u xơ tuyến và sự thay đổi liên quan tới tia xạ.
Không thể phân biệt các ung thư xâm lấn và không xâm lấn hoặc giữa các u hạch và ung thư ít biệt hoá.
Độ nhạy của thủ thuật là 85-94% và phụ thuộc vào kỹ năng của người thực hiện.Các kết quả âm tính giả thường do chọn vị trí chọc hút không chính xác.
Người thực hiện thủ thuật này cần được đào tạo và có chuyên gia tế bào bệnh học có kinh nghiệm đọc kết quả.
5.2.5. Sinh thiết trung tâm khối u: Giúp lấy phần tổ chức trung tâm khối u (loại sờ nắn được) hoặc được xác định bằng X-quang.
Thường sử dụng kim chọc cỡ 14, có thể dùng với máy hút hoặc không. Thủ thuật này lấy được trung tâm khối u để tiến hành xét nghiệm tế bào .
Thủ thuật này ít tốn kém và ít nguy cơ hơn so với sinh thiết và phẫu thuật mở, không để lại sẹo.
5.2.6. Sinh thiết phẫu thuật mở
Cắt bỏ khối u và cắt rộng thêm 1cm bờ tổ chức lành (lumpectomy) (trừ trường hợp ngoại lệ đối với những khối u lành tính như u tuyến xơ, thường được cắt bỏ với một diện mở rộng tối thiểu so với ranh giới khối u)
5.2.7. Các phương pháp kết hợp: Sàng lọc kết hợp 3 phương pháp
Việc kết hợp giữa khám thực thể, chọc hút bằng kim nhỏ (FNA) hoặc sinh thiết trung tâm khối u và chụp vú sẽ tăng độ chính xác của chẩn đoán bệnh.
Khi cả 3 xét nghiệm trên cho cùng một kết quả, có thể khẳng định tính chính xác và chắc chắn của chẩn đoán tới 99%.
-
QUI TRÌNH CHẨN ĐOÁN BỆNH
Việc lựa chọn các phương pháp chẩn đoán phụ thuộc vào:
– Tính sẵn có và tính chính xác của các phương pháp: chọc hút bằng kim nhỏ (FNA), chụp vú, siêu âm và chỉ định phẫu thuật
– Có nghi ngờ u ác tính
Các qui trình kết hợp các xét nghiệm chẩn đoán khác nhau về thứ tự và thời điểm tiến hành. Đa phần các trường hợp đều cần tiến hành 3 chẩn đoán kết hợp: khám thực thể, chụp vú và/hoặc siêu âm, và sinh thiết.
Các lựa chọn khác bao gồm:
– Chọc hút bằng kim nhỏ hoặc chọc hút đơn thuần thường được coi là lựa chọn 1 so với siêu âm trong các trường hợp nghi ngờ khối u nang.
– Đối với những phụ nữ trẻ nghi ngờ có u tuyến xơ, nếu chọc hút bằng kim nhỏ khẳng định kết quả chẩn đoán thì không cần làm thêm xét nghiệm khác như chụp vú.
– Đối với phụ nữ dưới 35 tuổi (trừ những đối tượng có tiền sử gia đình nổi bật liên quan tới việc mắc u vú), chụp vú không phải là lựa chọn ban đầu. Nên tiến hành chẩn đoán bằng siêu âm và/hoặc chọc hút bằng kim nhỏ trước tiên.
Những điểm cần lưu ý :
+ Chọc hút bằng kim nhỏ thông thường không hoàn toàn loại bỏ chẩn đoán ung thư. Sinh thiết trung tâm khối u sẽ cho chẩn đoán có độ nhạy và độ chính xác cao hơn.
+ Chụp vú thông thường trong trường hợp khối u thuộc dạng sờ nắn được cũng không loại trừ ung thư.
+ Nếu các xét nghiệm chẩn đoán cho kết quả khác nhau: trường hợp chụp vú cho kết quả nghi ngờ, còn chọc hút bằng kim nhỏ lại cho kết quả âm tính cần tiếp tục chẩn đoán và theo dõi chặt chẽ.
+ Cần theo dõi thường xuyên (ví dụ khám định kỳ 3-6 tháng một lần trong vòng 18 tháng) ngay cả khi chẩn đoán khối u lành tính để phát hiện các kết quả âm tính giả.