Mục tiêu học tập
- Liệt kê được các yếu tố nguy cơ của ung thư cổ tử cung..
- Trình bày được triệu chứng, chẩn đoán và phân giai đoạn ung thư cổ tử cung.
- Trình bày được các xét nghiệm sàng lọc tổn thương tiền ung thư và ung thư.
- Trình bày được các phương thức điều trị cho từng giai đoạn của ung thư cổ tử cung.
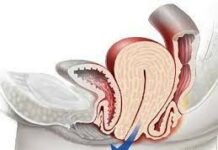
Ung thư cổ tử cung là khối u ác tính đứng hàng thứ hai sau ung thư vú, thường xảy ra ở ranh giới giữa biểu mô lát tầng và biểu mô trụ của cổ tử cung.
– Theo số liệu của Hiệp hội phòng chống ung thư thế giới thì Ung thư cổ tử cung chiếm 12% các ung thư đường sinh dục nữ. Tại Viện ung bướu Hà Nội, ung thư cổ tử cung chiếm khoảng 6%. Nếu tính trên tổng số dân thì Ung thư cổ tử cung chiếm từ 6,6 – 8,6/100.000 dân. Trong khi đó, tỷ lệ này tại thành phố Hồ Chí Minh là 35,6/100.000
– Kết quả điều trị Ung thư cổ tử cung phụ thuộc vào thời điểm chẩn đoán. Nếu chẩn đoán muộn việc điều trị gặp nhiều khó khăn và kết quả điều trị thấp.
– Các yếu tố nguy cơ:
+ Nhiễm Human Papilloma virus (HPV), Herpes virus.
+ Tuổi: từ 40 -70.
+ Hút thuốc lá
+ Sinh nhiều: từ 5 con trở lên.
+ Quan hệ tình dục sớm.
+ Có nhiều bạn tình.
+ Vệ sinh cá nhân kém.
+ Suy giảm hệ thống miễn dịch do HIV/AIDS, dùng corticoid kéo dài, hoá trị liệu…
+ Thuốc ngừa thai dạng uống, yếu tố gia đình.
+ Tiền sử viêm nhiễm đường sinh dục, nhiều lần
2. GIẢI PHẪU BỆNH
2.1. Ung thư trong liên bào (carcinoma in situ): Tế bào ung thư chiếm toàn bộ bề dày lớp biểu mô nhưng chưa xâm lấn qua màng đáy.
2.1.1. Bất thường về mặt tế bào: Nhiều tế bào bệnh lý có nhân lớn, không đồng đều, chất nhiễm sắc bắt màu đậm, có nhiều sự phân bào bất thường dạng nhân quái nhân chia.
2.1.2. Bất thường về cấu trúc: Mất hiện tượng phân tầng bình thường của các lớp tế bào.
2.2. Ung thư xâm lấn: Tế bào ung thư phá huỷ lớp màng đáy và xâm lấn vào tổ chức đệm, trường hợp này ta gọi là ung thư xâm lấn. Có khoảng 95% các trường hợp là ung thư biểu mô lát và khoảng 5% dạng biểu mô trụ.
2.3. Lan tràn của ung thư cổ tử cung
2.3.1. Tại chỗ
– Từ vùng chuyển tiếp ở bề mặt cổ tử cung – âm đạo lan xuống âm đạo, lan lên eo của tử cung,
– Xâm lấn sâu về phía trước, đến vách bàng quang-âm đạo và bàng quang.
– Xâm lấn ra phía sau phên trực tràng – âm đạo và trực tràng.
– Xâm lấn ra hai bên đáy dây chằng rộng, niệu quản và vách chậu.
2.3.2. Theo đường bạch mạch
Ung thư lan theo đường này đến chuỗi hạch chậu ngoài, chậu trong, cũng có khi ung thư lan tràn bất thường, chẳng hạn bỏ qua chuỗi hạch chậu hông tới ngay nhóm hạch động mạch chủ bụng “di căn theo kiểu kỵ sĩ “ .
Rất hiếm khi thấy ung thư di căn theo đường máu.
3. TRIỆU CHỨNG LÂM SÀNG VÀ CẬN LÂM SÀNG
3.1. Các thương tổn tiền lâm sàng
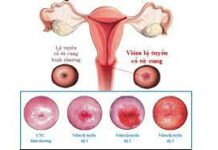
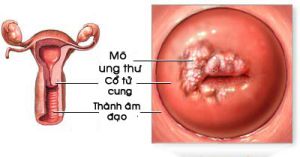
Ở giai đoạn sớm, các triệu chứng cơ năng thường nghèo nàn. Khi khám âm đạo – cổ tử cung bằng mỏ vịt có thể thấy cổ tử cung trông giống như bình thường hoặc có vết loét trợt, một vùng trắng không điển hình hoặc tăng sinh mạch máu
3.2. Các thương tổn rõ trên lâm sàng
Bệnh nhân thường đến khám với triệu chứng ra máu âm đạo bất thường giữa kỳ kinh, ra máu sau giao hợp, hoặc khí hư hôi, lẫn máu, có thể phối hợp với tình trạng cơ thể suy kiệt.
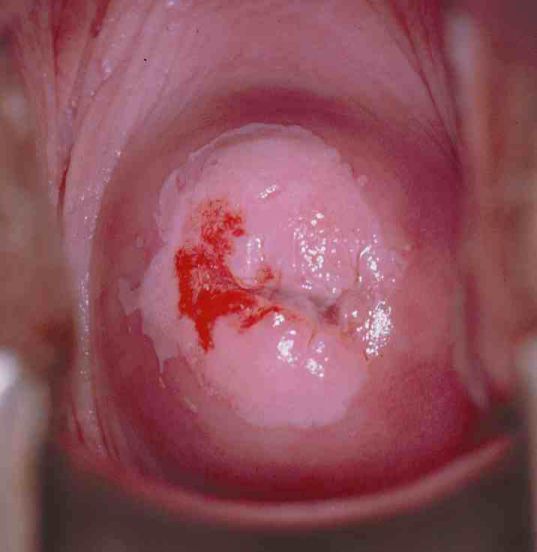
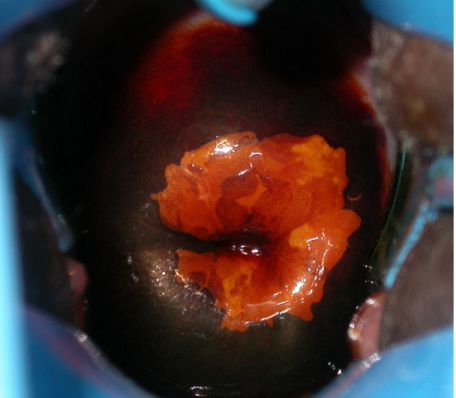
Khám mỏ vịt hiện diện một khối sùi, dễ chảy máu khi chạm vào. Khi bôi Lugol vùng tổn thương không bắt màu (nghiệm pháp Schiller âm tính). Một số trường hợp muộn hơn cổ tử cung sẽ biến dạng, loét sâu hoặc cổ tử cung bị mất hẳn hình dạng. Sinh thiết được thực hiện ở cả vùng lành và vùng bệnh lý. Ngoài ra, cần phải đánh giá mức độ lan tràn và xâm lấn của ung thư vào các túi cùng âm đạo, nền dây chằng rộng, bàng quang, trực tràng và các vùng kế cận.
Hình 2. Thương tổn cổ tử cung trên lâm sàng
3.3. Cận lâm sàng
3.3.1. Tế bào âm đạo: Giúp phát hiện các thay đổi ở mức độ tế bào theo hướng tiền ung thư hoặc ung thư. Tiêu bản được nhuộm theo phương pháp Papanicolaou và xếp loại theo danh pháp Bethesda 2001 bao gồm:
Các thay đổi tế bào biểu mô lát:
ASCUS (bất điển hình tế bào lát có ý nghĩa không xác định)
LSIL (tổn thương trong biểu mô lát mức độ thấp)
HSIL (thương tổn trong biểu mô lát mức độ cao)
Ung thư.
Các thay đổi tế bào biểu mô trụ:
AGUS (bất điển hình tế bào tuyến có ý nghĩa không xác định)
AIS (ung thư trong liên bào biểu mô tuyến)
Ung thư.
3.3.2. Soi cổ tử cung
– Không chuẩn bị: tổn thương dạng sùi hoặc loét, bề mặt dễ chảy máu, nhiều mạch máu tăng sinh.
– Chứng nghiệm Hinselmann (chứng nghiệm axít axêtic): Khi bôi acid acetic 3%, vùng tổn thương trở nên trắng đục, có thể có hình chấm đáy hoặc hình lát đá.
– Chứng nghiệm Schiller: Bôi dung dịch Lugol 3%, vùng tổn thương không bắt màu nâu.
Ngoài các thương tổn trên, cần phải xác định vùng chuyển tiếp.
3.3.3. Sinh thiết: Được lấy từ vùng chuyển tiếp và vùng nghi ngờ, cho phép khảo sát mô học một cách chính xác và đầy đủ.
3.3.4. Chẩn đoán hình ảnh
Để giúp đánh giá đầy đủ mức độ lan tràn và xâm lấn của ung thư, có thể chỉ định một số thăm dò sau: siêu âm, chụp UIV, chụp cắt lớp vi tính (CT Scan), cộng hưởng từ hạt nhân (MRI).
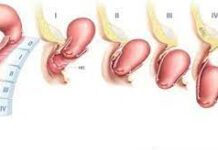
3.4. Các giai đoạn lâm sàng
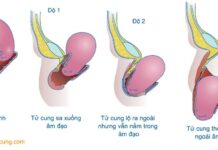
Phân loại theo FIGO -1994 (Fédération Internationale de Gynécologie et Obstétrique).
– Giai đoạn Ia: Ung thư xâm lấn chỉ được xác định trên vi thể. Tất cả các tổn thương đại thể thậm chí với xâm lấn nông thuộc ung thư giai đoạn Ib, xâm lấn giới hạn đến mô đệm sâu tối đa 5mm và không rộng hơn 7mm.
+ Giai đoạn Ia1: Xâm lấn mô đệm sâu không quá 3mm và không rộng quá 7mm.
+ Giai đoạn Ia2: Xâm lấn mô đệm sâu hơn 3mm, nhưng không quá 5mm và lan rộng không quá 7mm.
– Giai đoạn Ib: Tổn thương lâm sàng khu trú ở cổ tử cung hoặc tổn thương tiền lâm sàng lớn hơn giai đoạn Ia.
+ Giai đoạn Ib1: Tổn thương lâm sàng có kích thước không quá 4cm.
+ Giai đoạn Ib2: Tổn thương lâm sàng có kích thước lớn hơn 4cm.
– Giai đoạn II: Ung thư lan lên khỏi cổ tử cung nhưng chưa lan rộng đến thành chậu.
Ung thư xâm lấn âm đạo nhưng chưa lan đến 1/3 dưới.
+ Giai đoạn IIa: Không có xâm nhiễm nền dây chằng rộng.
+ Giai đoạn IIb: Có xâm nhiễm rõ ràng nền dây chằng rộng.
– Giai đoạn III: Ung thư lan đến thành chậu. Khám trực tràng, không thấy có khoang trống không có ung thư giữa khối u và thành chậu. Khối u lan xuống 1/3 dưới âm đạo. Tất cả các trường hợp thận ứ nước hoặc thận câm đều thuộc giai đoạn III trừ khi do nguyên nhân khác gây ra.
+ Giai đoạn IIIa: Không lan đến thành chậu nhưng xâm lấn đến 1/3 dưới âm đạo.
+ Giai đoạn IIIb: Lan đến thành chậu hay thận ứ nước hoặc thận câm.
– Giai đoạn IV: Ung thư lan khỏi vùng chậu hoặc có bằng chứng lâm sàng xâm lấn niêm mạc bàng quang hay trực tràng.
+ Giai đoạn IVa: Lan đến cơ quan lân cận.
+ Giai đoạn IVb: Lan đến cơ quan xa.
4. CHẨN ĐOÁN PHÂN BIỆT
4.1. Lộ tuyến, loét trợt cổ tử cung: là thương tổn thường gặp ở cổ tử cung.
4.2. Polyp cổ tử cung: Dạng polyp tuyến bị hoại tử hoặc nhiễm khuẩn.
4.3. Lạc nội mạc tử cung: Dễ nhầm nhất là vào giai đoạn chảy máu trùng với hành kinh trên nền của thương tổn lạc nội mạc tử cung.
4.4. Giang mai cổ tử cung: có thể gặp săng giang mai nguyên phát ở cổ tử cung.
4.5 Lao cổ tử cung: rất hiếm gặp, có tiền sử lao sinh dục.
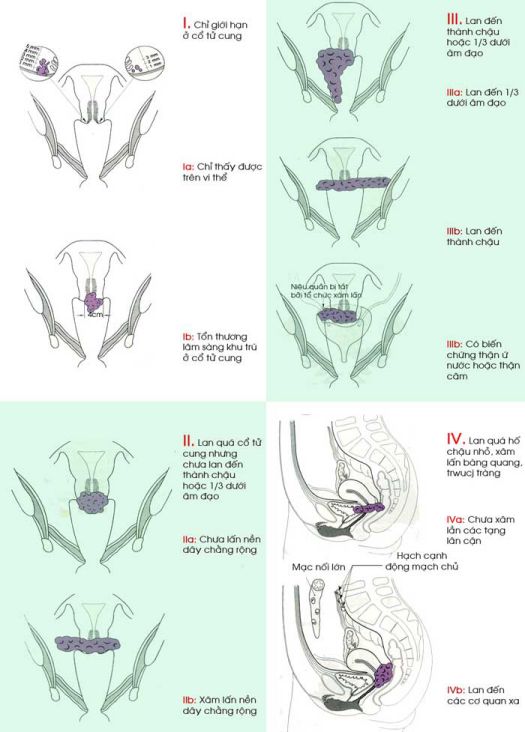
Hình 4. Phân loại ung thư cổ tử cung theo FIGO -1994
5. ĐIỀU TRỊ
5.1. Các biện pháp điều trị
5.1.1. Xạ trị
– Xạ trị ngoài: sử dụng Cobalt 60, tổng liều 50-60 grays. Biến chứng thường gặp là viêm bàng quang, viêm ruột, các phản ứng của da như tình trạng xơ cứng hạ bì. Quang tuyến liệu pháp được dùng như một biện pháp bổ sung trong trường hợp có di căn đến hạch, hoặc điều trị trước mổ trong trường hợp khối u quá lớn.
– Xạ trị tại chỗ: sử dụng radium hoặc césium, bằng cách đặt các nguồn tia xạ vào âm đạo – cổ tử cung.
Các biến chứng thường gặp là: Nhiễm trùng, viêm bàng quang thoáng qua, loét trực tràng, dò bàng quang-âm đạo, dò bàng quang-trực tràng.
Phương pháp này chỉ có khả năng tiêu diệt những ổ ung thư tại chỗ và một số chuỗi hạch lân cận.
5.1.2. Điều trị ngoại khoa
– Các phương pháp cắt bỏ thương tổn tại chỗ: Khoét chóp
– Phẫu thuật Wertheim-Meigs
+ Cắt tử cung toàn phần rộng rãi đến 1/3 trên âm đạo.
+ Lấy hạch và lấy hết mô mỡ dọc theo các chuỗi hạch thành chậu.
+Lấy nhóm hạch cạnh động mạch chủ.
5.1.3 Điều trị hoá chất
– Hoá liệu pháp trước phẫu thuật tỏ ra hữu ích trong các trường hợp khối u trên 2cm.
– Liệu trình với Cisplatin 50 mg/m2, Vincristine 1 mg/m2 và Bleomycine 25 mg/m2 trong ngày 1-3/3 tuần có thể làm giảm bớt kích thước khối u, tạo điều kiện cho phẫu thuật dễ dàng và kéo dài thời gian tái phát.
Cho đến nay vẫn chưa xác định được liệu pháp hoá chất tối ưu sau phẫu thuật, nhưng kết quả từ các nghiên cứu hiện có cho thấy Cisplatin đơn thuần liều thấp (40 mg/m2 hàng tuần) hoặc Cisplatin (50 – 75 mg/m2 ngày thứ nhất) phối hợp với 5-FU (1000 mg/m2 trong 4 ngày tiếp theo) có thể cải thiện thời gian sống còn của bệnh nhân.
5.2. Chỉ định điều trị
5.2.1. Ung thư trong liên bào
Ở người phụ nữ còn trẻ, còn có nguyện vọng sinh đẻ, có thể khoét chóp hay cắt cụt cổ tử cung, và sau đó cần phải được theo dõi kỹ định kỳ 6 tháng với 3-4 lần làm tế bào học âm đạo. Ở người phụ nữ đủ con, lớn tuổi có thể cắt tử cung toàn phần rộng rãi.
5.2.2. Ung thư xâm lấn
Thông thường xử trí theo phác đồ phối hợp giữa xạ trị và phẫu thuật.
– Giai đoạn I – IIa: Chủ yếu là phẫu thuật theo phương pháp Wertheim-Meigs, cắt tử cung hoàn toàn, cắt hai phần phụ, cắt 1/3 trên âm đạo,lấy hết các tổ chức liên kết dưới hai lá dây chằng rộng, nạo hạch trong hố chậu và dọc theo động mạch chủ bụng. Đối với giai đoạn Ib, nhiều tác giả nêu lợi ích của xạ trị trước phẫu thuật nhằm giảm mức độ ác tính của tế bào ung thư, diệt những ổ lan tràn quanh tổn thương nguyên phát, ngăn chặn di căn. Xạ trị trước mổ, nguồn xạ sử dụng là césium hay radium, ngừng xạ trị khoảng 6 tuần trước phẫu thuật, xạ trị sau mổ dùng tia Cobalt chiếu vào vùng chậu nơi đã lấy hạch có tế bào ung thư.
– Giai đoạn IIb và giai đoạn III: xạ trị và đánh giá lại để cân nhắc chỉ định phẫu thuật.
– Giai đoạn IV: xạ trị và điều trị hỗ trợ, có thể áp dụng phẫu thuật tạm thời như dẫn lưu bàng quang, hậu môn nhân tạo.
-
TIÊN LƯỢNG
Các yếu tố tiên lượng: phụ thuộc vào giai đoạn bệnh, di căn hạch, kích thước khối ung thư, thể trạng của bệnh nhân và mức độ triệt để của phẫu thuật.
Tỷ lệ sống sau 5 năm:
+ Giai đoạn ung thư trong liên bào: 100%
+ Giai đoạn I: 80%
+ Giai đoạn II: 50%
+ Giai đoạn III: 20-30%
+ Giai đoạn IV: dưới 10%
7. DỰ PHÒNG
Ung thư cổ tử cung nguy hiểm vì gây tử vong cao vào giai đoạn xâm lấn, song tiến triển chậm, nếu được phát hiện sớm có thể điều trị khỏi. Do đó dự phòng ung thư cổ tử cung có vai trò rất lớn trong việc làm giảm tỷ lệ mắc bệnh và tử vong. Để phòng bệnh, cần hướng dẫn các biện pháp dự phòng cho phụ nữ:
– Sinh ít
– Thực hiện tốt vệ sinh phụ nữ.
– Khám phụ khoa định kỳ, ít nhất là 1 lần/năm để thực hiện các xét nghiệm sàng lọc (làm phiến đồ âm đạo – cổ tử cung…) hoặc đến khám ở cơ sở chuyên khoa khi có dấu hiệu bất thường như: ra máu sau giao hợp, khí hư bất thường.
– Điều trị sớm và triệt để các tổn thương lành tính cổ tử cung
– Không quan hệ tình dục quá sớm, không có nhiều bạn tình.