THAI NGHÉN NGUY CƠ CAO
-
ĐẠI CƯƠNG
Thai nghén nguy cơ cao là thai nghén có các yếu tố có thể ảnh hưởng đến sức khoẻ của mẹ và con.
Thai nghén nguy cơ cao gặp khá phổ biến, ở bất cứ tuổi thai nào, là nguyên nhân gây tăng tỷ lệ mắc bệnh, tử vong cho mẹ, thai và sơ sinh. Thai nghén nguy cơ cao còn có thể gây nên các loại bệnh tật, các dị dạng cho thai khi còn nằm trong tử cung hoặc làm cho trẻ bị trì trệ, kém phát triển khi đã ra đời.
Tỷ lệ thai nghén nguy cơ cao thay đổi từ 5 – 40%.
-
PHÂN NHÓM CÁC THAI NGHÉN NGUY CƠ CAO
Về mặt lâm sàng, người ta chia ra 4 nhóm nguy cơ:
2.1. Nhóm 1: các yếu tố nguy cơ có liên quan về nhân trắc học, bao gồm: tuổi mẹ, chiều cao, cân nặng, điều kiện kinh tế xã hội và các yếu tố di truyền.
2.1.1. Tuổi mẹ: Mang thai ở tuổi vị thành niên (dưới 18 tuổi) có nguy cơ tiền sản giật, thai chậm phát triển trong tử cung, doạ đẻ non và đẻ non, và mẹ thiểu năng dinh dưỡng, lây lan các bệnh viêm nhiễm theo đường tình dục.
Mẹ trên 35 tuổi có nguy cơ cao huyết áp do thai, tiền sản giật, nhau tiền đạo, bệnh béo phì, các bệnh nội khoa khác. Những bất thường về nhiễm sắc thể có thể gặp ở trẻ sinh ra từ các bà mẹ lớn tuổi
2.1.2. Chiều cao của mẹ: mẹ có chiều cao dưới 1m45 thường có nguy cơ xương chậu hẹp gây nên ngôi bất thường, đẻ khó.
2.1.3. Cân nặng mẹ
– Mẹ nhẹ cân: khi cân nặng dưới 40kg khi có thai có thể do thiếu dinh dưỡng, bệnh chán ăn. Nguy cơ của thiếu cân trong thai kỳ là sinh ra một em bé nhẹ cân hơn tuổi thai, chậm phát triển trong tử cung, suy thai, thai ngạt, sơ sinh hạ đường máu, giảm thân nhiệt, tỷ lệ tử vong và bệnh lý cao.
– Mẹ béo phì: Là những bà mẹ có cân nặng trên 70kg. Các biến chứng thường gặp ở mẹ béo phì là rối loạn cao huyết áp có từ trước và trong khi có thai, tần suất gặp từ 4 – 7%, biến chứng đái đường cũng hay gặp. Ngoài ra còn gặp các biến chứng khác như viêm đường tiết niệu, viêm tĩnh mạch. Mẹ béo phì thường sinh một em bé lớn, ngôi thế không rõ ràng, tỷ lệ mổ lấy thai cao và dễ nhiễm trùng sau mổ.
2.1.4. Các bệnh di truyền: Các bệnh do cha mẹ truyền cho con, xảy ra trong quá trình thụ thai (phối hợp giữa tinh trùng và noãn) hoặc do sự tiếp xúc với môi trường ô nhiễm. Ví dụ như chứng tam bội thể 21 (trisomie) gây ra hội chứng Usker ở trẻ nhỏ với thoái hoá sắc tố ở võng mạc, điếc, xơ cứng teo cơ.
Rối loạn nhiễm sắc thể (đơn bội thể, tam bội thể) thường gây sẩy thai ở 12 tuần đầu. Bệnh Down gặp ở sản phụ nhiều tuổi, thai bé nhỏ, non yếu, gặp ở phụ nữ quá trẻ hoặc cơ thể nhỏ bé.
2.1.5. Điều kiện về kinh tế xã hội: Mức sống vật chất thấp, lao động quá nặng nhọc, sống ở nơi chật hẹp, thiếu vệ sinh, tinh thần căng thẳng thường làm thai kém phát triển, gây tỷ lệ đẻ non cao.
2.1.6. Yếu tố dinh dưỡng: Năng lượng dự trữ trong thời gian sắp có thai, thức ăn hàng ngày và thức ăn bổ sung trong thời gian mang thai có thể ảnh hưởng tới tốc độ tăng trưởng và phát triển của thai. Thiếu năng lượng trường diễn dẫn tới sinh ra trẻ thiếu cân. Thiếu acid folic là nguyên nhân đầu tiên ảnh hưởng đến khuyết tật ống thần kinh. Mẹ thiếu vitamin B1 có liên quan tới một số trường hợp tử vong cấp của sơ sinh và các tình trạng tim của thai nhi bị sung huyết. Thiếu vitamin D có thể dẫn tới tình trạng hạ canxi huyết và cơn tetani của sơ sinh.
Ngoài ra các yếu tố về môi trường, mẹ nghiện thuốc lá, nghiện rượu cũng là các yếu tố nguy cơ.
2.2. Nhóm 2: các yếu tố liên quan đến các bệnh lý chung
2.2.1. Các bệnh nhiễm khuẩn của mẹ
– Bệnh nhiễm khuẩn: thường nặng lên gây nhiều nguy cơ cho thai :
+ Thời kỳ sắp xếp tổ chức: một số bệnh do virus như cúm, sốt xuất huyết, Rubéon, do vi khuẩn Listéria, do ký sinh trùng Toxoplasma gây những dị dạng cho thai như não úng thuỷ, bụng cóc, sứt môi hở hàm ếch.
+ Thời kỳ hoàn chỉnh tổ chức: do lớp hội bào mỏng dần làm cho vi khuẩn, virus, ký sinh trùng dễ thấm qua màng ngăn của rau thai (độc tố, kháng thể) gây bệnh cho thai như như viêm gan, giang mai, viêm não, viêm phổi.
– Hậu quả của nhiễm khuẩn:
+ Quý I bệnh của phôi, sẩy thai tự nhiên.
+ Quý II chết thai, sẩy thai muộn, lây nhiễm qua bánh rau.
+ Quý III lây qua bánh rau, đẻ non, chết thai.
+ Lây nhiễm chu sinh (viêm gan), trong quý II và III lây nhiễm qua bánh rau có thể gây ra nhiễm khuẩn bẩm sinh với nguy cơ thai bị bệnh.
2.2.2. Các bệnh về gan: Thường gặp viêm gan do virus gây suy gan cấp, xơ gan làm giảm chức năng gan, gây chảy máu, hôn mê, tử vong trong cuộc đẻ. Đối với thai thường bị dị dạng ở 10 tuần lễ đầu hoặc bị sẩy thai. Từ tuần lễ thứ 12 trở đi làm thai bị viêm gan, gây dễ sẩy, đẻ non hoặc chết lưu. Nếu thai nhi sinh ra từ mẹ mang kháng nguyên HBs gần 2% trong số trẻ này trở thành người mang virus mạn tính sẽ có nguy cơ bị tổn thương gan nặng.
| Tình trạng huyết thanh của thai phụ
ở quý 3 |
Nguy cơ lây cho TSS khi đẻ hoặc sau đẻ | Xử trí |
| Kháng nguyên HBs (+) / KN HBe (+)
Khángnguyên HBs (+) / KNHBe (-) Kháng nguyên HBs(-) / Kháng thể HBc(+) Kháng nguyên HBs (-) / kháng thể HBs(+) |
90 đến 100%
20% Không biết – ít 0% |
Tiêm huyết thanh
Tiêm huyết thanh Không xử trí Không xử trí |
Bảng1: Nguy cơ lây cho trẻ sơ sinh phụ thuộc vào tình trạng huyết thanh của mẹ ở quý 3.
Dự phòng cho trẻ sơ sinh mang virus bằng cách tiêm Immoglobuline đặc hiệu 0,5ml/kg tiêm bắp sau sinh 48 giờ.
Sau đó tiêm hàng tháng 0,16ml/kg trong 6 tháng và nhắc lại sau một năm.
2.2.3. Các bệnh về thận: Viêm thận, viêm mủ bể thận, cao huyết áp, các bệnh này sẽ nặng lên lúc mang thai gây nhiều biến chứng như: rau bong non, sản giật do co thắt tiểu động mạch, lượng máu rau thai ít làm rau bị xơ hoá, bánh rau nhỏ, thai kém phát triển, chết lưu. Tăng tỷ lệ tử vong chu sinh. Cần điều trị tích cực và có hệ thống hoặc phải đình chỉ thai nghén để cứu mẹ.
Nguy cơ cho me: Cao huyết áp, gia tăng mức độ thương tổn thận.
2.2.4. Các bệnh tim mạch: Chủ yếu là bệnh tim mắc phải thường nặng lên, cơ thể của thai luôn trong tình trạng thiếu oxy làm thai kém phát triển. Thiếu oxy cơ tử cung gây đẻ non, sẩy thai, tử vong và bệnh lý thai tăng gấp 2 ở bệnh nhân có loạn nhịp hoàn toàn và gấp 5 lần ở tim mất bù. Khi đẻ nếu có can thiệp bằng forceps thì dễ gây sang chấn cho thai hoặc đôi lúc phải đình chỉ thai nghén vì bệnh lý của mẹ quá nặng. Nguy cơ trẻ bị tim bẩm sinh từ 10 – 24% nếu mẹ hoặc bố cũng bị tim bẩm sinh. Nguy cơ cho mẹ: suy tim, phù phổi cấp, tử vong mẹ tăng.
2.2.5. Các bệnh về máu: Thai nghén được coi là thiếu máu khi Hb <10gr. Thường gặp thiếu máu hồng cầu nhỏ, nhược sắc do thiếu sắt hoặc thiếu máu hồng cầu to ưu sắc do thiếu acid folic, do cung cấp không đủ khi ăn uống hay do kém hấp thu ở hệ thống tiêu hoá. Ở Việt Nam thường gặp do dinh dưỡng kém hay do giun móc làm cho thai kém phát triển, đẻ non, sẩy thai, hoặc chết lưu. Mẹ có thể bị suy tim khi mang thai, biến chứng lúc sinh và sổ nhau, tăng nguy cơ tắc mạch, nhiễm trùng.
2.2.6. Các bệnh nội tiết: Đái đường, Basedow, Addison gây nguy cơ cao cho thai. Bệnh Basedow có thể gây đẻ non, thai suy dưỡng, nhiễm độc thai nghén. Đối với mẹ làm tăng tỷ lệ tử vong.
2.2.7. Các bệnh khác như: Ung thư, thường tiến triển nhanh. Các bệnh nghề nghiệp như nhiễm độc chì, thuỷ ngân, các chất hoá học, phóng xạ, nghiện rượu, thuốc lá thường gây ra dị dạng, sẩy thai, thai lưu hoặc đẻ non.
2.2.8. Các bệnh phụ khoa
– Thiểu năng nội tiết (Estrogen, Progesteron) gây sẩy thai.
– Viêm nhiễm đường sinh dục, gây ra viêm màng thai, nhiễm khuẩn ối, nhiễm khuẩn thai.
– Các dị dạng tử cung, u xơ, hở eo… gây sẩy thai hay đẻ non.
2.3. Nhóm 3: Các yếu tố liên quan đến tới tiền sử sản phụ khoa
– Đẻ khó, can thiệp thủ thuật gây sang chấn cho thai nhi
– Sản phụ có tiền sử sẩy thai liên tiếp, chết lưu, đẻ non nhiều lần dễ gây ra nguy hiểm cho thai, đẻ con chết nhiều lần. Khi người phụ nữ có tiền sử sẩy thai liên tiếp từ 3 lần trở lên thì chỉ có cơ hội đẻ con sống là 30% và nguy cơ đẻ non cao hơn 20% so với người bình thường.
– Điều trị vô sinh
– Mổ lấy thai, sẹo cũ ở tử cung (bóc u, tạo hình… )
2.4. Nhóm 4: các yếu tố gây nguy cơ liên quan đến bệnh lý xảy ra trong thời kỳ có thai
2.4.1. Tiền sản giật – sản giật: làm thai kém phát triển, đẻ non do mẹ bị sản giật, rau bong non, nhiều khi gây tử vong cho cả mẹ và thai
2.4.2. Nguyên nhân do phần phụ của thai
Nguyên nhân do bánh nhau
- Rau tiền đạo: gặp ở những thai phụ suy dinh dưỡng, nạo thai hay đẻ nhiều lần. Thai thường bị đẻ non, những trường hợp nặng phải mổ để cứu thai phụ.
- Rau bong non: Làm hai bị thiếu oxy nghiêm trọng,thai phụ bị mất máu nhiều, đe doạ đến tính mạngcủa thai nhi và thai phụ.
- Rau xơ hoá (calci hoá) hay gặp trong nhiễm độc thai nghén hoặc thiểu năng nội tiết, bánh nhau kém phát triển, sự trao đổi chất dinh dưỡng, oxy giữa mẹ và thai giảm, làm cho thai kém phát triển, chết lưu hoặc đẻ non.
Nguyên nhân do màng ối
– Rỉ ối, ối vỡ non gây nhiễm khuẩn ối, nhiễm khuẩn cho thai nhi. Thai phụ đôi khi phải mổ cắt tử cung ở những thể nhiễm trùng nặng.
Nguyên nhân do dây rau:
– Dây rau ngắn, dây rau cuốn cổ dây rau thắt nút, khối u ở dây rau dây rau bị chèn ép, hoặc sa dây rau dều làm cho thai nhi bình chỉnh không tốt, hoặc ngăn cản tuần hoàn nhau thai làm cho thai chết.
Nguyên nhân do nước ối
– Đa ối:
+ Đa ối cấp ít gặp, thường xuất hiên vào tháng thứ 4 hoặc thứ 5, gây khó thở cho thai phu, phải tia ối để cứu mẹ.Trong đa ối cấp thai thường dị dạng
+ Đa ối mạn: thường gặp nhiều hơn, xuất hiện muộn vào những tháng cuối, tiến triển từ từ, thai thường bị dị dạng, đẻ non, ngôi thế bất thường.
– Thiểu ối
2.4.3. Các nguyên nhân do thai
– Thai già tháng: Bánh rau bị thoái hoá làm giảm cung cấp chất dinh dưỡng và oxy cho thai, thai suy dần, nhỏ lại các cơ quan chức năng của thai nhi suy giảm, làm thai bị chết trong tử cung, hoặc nếu đẻ ra thì cũng chết trong tuần đầu với tỷ lệ cao.
– Thai dị dạng
+ Dị dạng lớn: Não úng thuỷ, vô sọ, bụng cóc, thai thường bị chết.
+ Dị dạng nhỏ: Hở hàm ếch, thừa ngón chân, ngón tay.

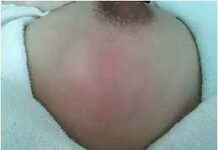
Hình 3. Hở hàm ếch
– Thai bị bệnh và nhiễm khuẩn: Thai bị các bệnh di truyền, bệnh bẩm sinh, bị nhiễm khuẩn trong buồng tử cung đều bị chết đột ngột, chết lưu, sẩy thai hoặc đẻ non.
– Đa thai: sinh đôi, sinh ba thai thường nhỏ, non yếu dễ đẻ non. Khi đẻ có thể thai mắc vào nhau hoặc mắc kẹt, hoặc ngôi thế bất thưòng. Mẹ sau đẻ dễ bị băng huyết.
– Bất đồng nhóm máu giữa mẹ và thai: thường gặp là yếu tố Rh, ngày nay người ta đã phát hiện bất đồng nhóm máu A – O – B giữa mẹ và con, hậu quả sơ sinh vàng da, tán huyết, dẫn đến vàng da nhân.
Tóm lại, hậu quả của thai nghén có nguy cơ cao, thường gây:
– Sẩy thai.
– Đẻ non.
– Thai kém phát triển.
– Suy thai cấp tính và mãn tính.
– Thai chết trong tử cung.
– Tăng tỷ lệ tử vong chu sinh.
– Đối với mẹ gây tăng tỷ lệ can thiệp trong và sau đẻ, tăng tỷ lệ mổ đẻ. Thậm chí gây tử vong mẹ.
2.4.4. Một số phương pháp thăm dò sản khoa phát hiện các yếu tố nguy cơ của thai
Siêu âm trong theo dõi thai nghén nguy cơ cao
– 10 – 12 tuần: Xác định thai, số lượng thai, tình trạng thai, bệnh lý phối hợp, phát hiện những bất thường về nhiễm sắc thể, bất thường về thai.
– 20 – 22 tuần: Phát hiện các dị dạng thai nhi, vị trí nhau, thể tích nước ối, mạch máu cuống rốn.
– 30 – 32 tuần: ngôi thai, sự phát triển của thai, dị dạng thai nếu có, vị trí hình dạng của bánh rau, lượng nước ối.
Doppler động mạch tử cung (từ tuần 20 – 24 ) ở thai nghén nguy cơ cao, thai chậm phát triển trong tử cung, tiền sản giật.
Doppler động mạch rốn 28 – 34 tuần. Thai nghén nguy cơ, nguy cơ mạch máu ở mẹ Nhiễm độc thai nghén, suy thai, song thai, thai bất thường.
Doppler động mạch não từ tuần thứ 26 thai chậm phát triển.
Monitoring sản khoa theo dõi tim thai
Rất có giá trị trong việc theo dõi và đánh giá sức khoẻ của thai nhi trong thai kỳ và trong chuyển dạ, góp phần làm giảm tỷ lệ mắc bệnh (morbidity) và tử vong (mortality) chu sinh.
3. CHĂM SÓC VÀ QUẢN LÝ THAI NGHÉN NGUY CƠ CAO
Để có thể giảm tỷ lệ tai biến trong những trường hợp thai nghén có nguy cơ cao cần phát hiện sớm, theo dõi và xử trí kịp thời bao gồm:
– Cung cấp những lời khuyên, giáo dục, tư vấn cho phụ nữ có thai và gia đình họ.
– Cung cấp các dịch vụ lâm sàng, cận lâm sàng để đảm bảo rằng người phụ nữ luôn ở nguy cơ thấp.
– Dự phòng, xử trí những vấn đề và những yếu tố bất lợi cho mẹ và thai.
– Giảm tỷ lệ bệnh suất và tử suất cho mẹ, giảm tỷ lệ bệnh suất và tử suất chu sinh.
3.1. Số lần khám thai
Ở Việt nam số lần khám thai khuyên tối thiểu là 3 lần ở thai nghén bình thường. Đối với thai nghén nguy cơ cao yêu cầu người phụ nữ khám thai 4 tuần một lần cho tới tuần 28. Sau đó 2 tuần một lần cho tới tuần 36, và hàng tuần cho tới tuần 40. Như vậy, có ít nhất từ 13 lần khám thai cho tuổi thai từ tuần thứ 8 – tuần 40.
Mỗi lần khám thai nếu nhận diện được yếu tố nguy cơ cần có thái độ xử trí thích hợp cho từng trường hợp.
3.2. Nội dung chăm sóc và quản lý thai nghén nguy cơ cao
Sơ đồ chăm sóc tiền sản
| Tuần thai nghén | Hoạt động
|
| Tuần 8-14 | Xác định thai nghén. Hỏi về: tiền sử nội ngoại khoa, tiền sử gia đình và tiền sử sản khoa
Khám toàn thân. Khám tiểu khung nếu có chỉ dịnh. Xét nghiệm: phân tích nước tiểu (protein/glucoza/ máu) Công thức máu. Nhóm máu ABO/ Rh Huyết thanh học các bệnh (sởi, giang mai). Tư vấn dinh dưỡng, thể dục, chăm sóc vú, răng, vấn đề cho con bú, vấn dề kế hoạch hoá gia đình sau đẻ. |
| Tuần 16 | Xét nghiệm máu để phát hiện những trường hợp có nguy cơ hở ống thần kinh và bệnh down |
| Tuần 18 | Siêu âm hình thái học kiểm tra lại kết quả huyết thanh học khi 16 tuần. Xác định ngày sinh dự đoán |
| Tuần 22-24 | Khám thai thường quy :hỏi bệnh sử, các triệu chứng đặc biệt (xuất huyết âm đạo, giảm hoặc mất cử động thai).
Phân tích nước tiểu, đo chiều cao tử cung, vòng bụng. Kiểm tra huyết áp. |
| Tuần 28 | Khám thường quy tim thai, nước ối, chiều cao tử cung đánh giá sự phát triển của thai. Làm công thức máu. |
| Tuần 32 | Khám thai thường quy. Kiểm tra huyết áp. Thảo luận về vấn đề sinh đẻ đối với phụ nữ có thai và gia đình họ. |
| Tuần 36 | Khám thai thường quy. Kiểm tra huyết áp công thức máu, ngôi thai bất thường hay không |
| Tuần 38 | Khám thai thường quy. Kiểm tra huyết áp. Sự phát triển của thai. Ngôi thai bất thường |
| Tuần 40 | Khám thường quy kiểm tra huyết áp, ngôi thai. Thảo luận về cuộc đẻ. |
| Tuần 41 | Khám lại và thảo luận gây chuyển dạ nhân tạo. |
3.3. Một số thăm dò để phát hiện thai nghén nguy cơ cao
| Thăm dò | Các yếu tố nguy cơ có thể phát hiện |
|
Vị trí, số túi thai, thai bất thường |
|
Tật hở ống thần kinh, Down |
|
Bệnh lý về sự phát triển của thai |
|
Bệnh lý về sự phát triển của thai |
|
Thai chết |
|
Thai suy |
|
Thiếu máu tiêu huyết do Rh. |
|
Ngôi thai, vị trí nhau, ối |
|
Tiền sản giật |
|
Đái đường do thai nghén |
|
Nhiễm trùng tiết niệu không triệu chứng |
|
Nhiễm trùng mẹ và thai. |
3.4. Một số biện pháp điều trị dự phòng trong thai nghén nguy cơ cao:
| Chiến lược cung cấp | Lợi ích |
| 1.Cung cấp vitamin và folate | Dự phòng tật hở cột sống
Giảm nguy cơ mắc bệnh khi có thai |
|
Giảm tỷ lệ thai già tháng |
|
Giảm cao huyết áp nặng khi có thai ở phụ nữ cao huyết áp |
|
Giảm nhiễm trùng tiết niệu, giảm đẻ non, giảm mổ lấy thai, thai to, suy hô hấp. Tử vong chu sinh giảm |
|
Giảm tỷ lệ đẻ non |
|
Giảm sự cố sinh ra trẻ sơ sinh bất thường, giảm tỷ lệ mắc bệnh của mẹ |
|
Giảm tỷ lệ bệnh suất và tử suất chu sinh |
|
Giảm tỷ lệ bệnh suất và tử suất chu sinh |
|
Giảm tỷ lệ bệnh suất và tử suất chu sinh |
|
Giảm phát triển protein niệu nặng… |